Les síndromes mielodisplàstiques
Les síndromes mielodisplàstiques són un grup heterogeni de malalties malignes de la sang. Representen més de 2.000 diagnòstics a l’any en el nostre país.
La informació proporcionada a www.fcarreras.org serveix per donar suport a la relació que existeix entre els pacients/visitants d’aquest lloc web i del seu metge, però no per reemplaçar-la.
Anna
Síndrome mielodisplàstica
“El 5 d’octubre del 2020 em van diagnosticar una síndrome mielodisplàstica d’alt risc. Si no em feia un trasplantament de medul·la òssia podia viure pocs mesos. Jo no havia tingut mai cap malaltia i no donava crèdit. Em vaig sotmetre a diverses sessions de quimioteràpia i, a posteriori, al trasplantament de medul·la òssia del meu germà. Poc a poc em vaig recuperant però sempre amb un gran somriure”.
Informació proporcionada per la Dra. Blanca Xicoy. Unitat d’Hematologia Clínica; Institut Català d’Oncologia- Badalona; Hospital Germans Trias i Pujol. Institut d’Investigació contra la Leucèmia Josep Carreras. Col·legi de Metges de Barcelona (Col. 30.566).
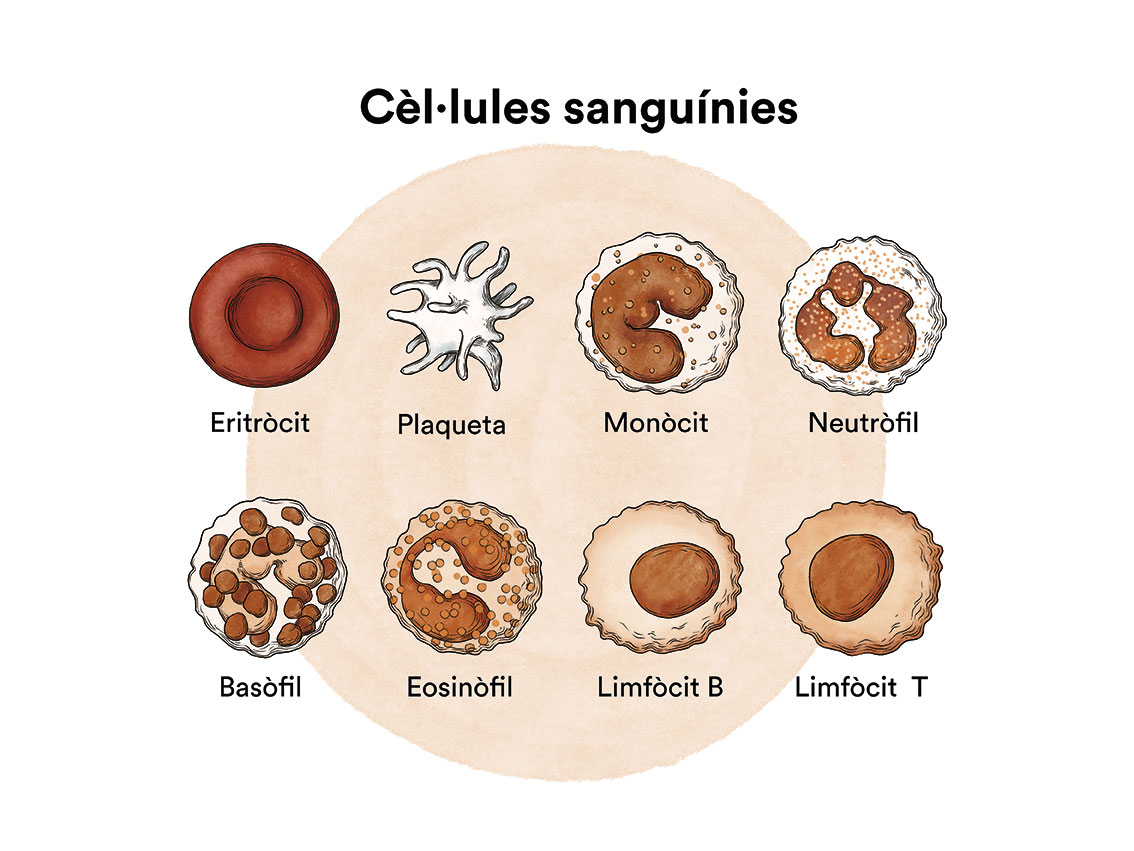
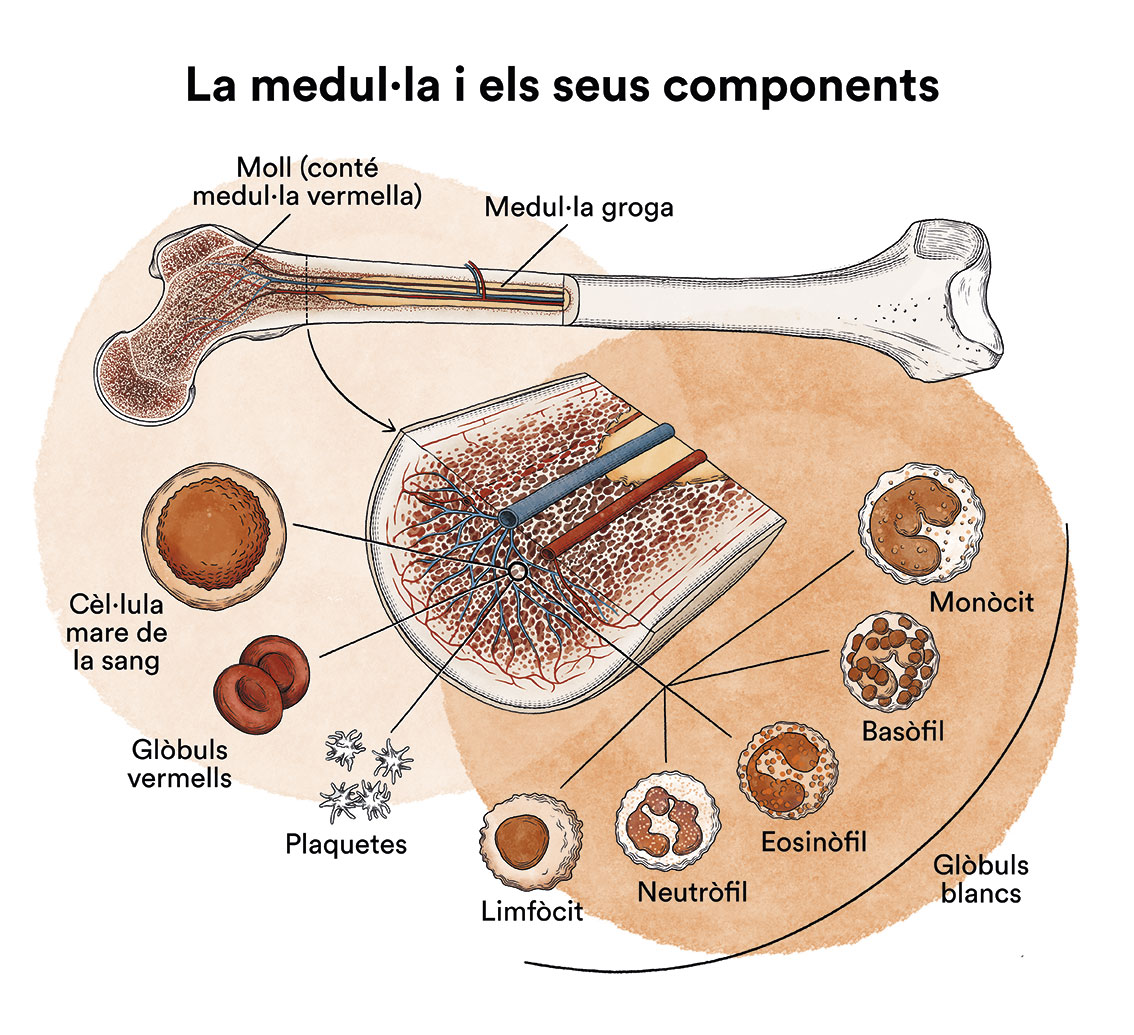
Com funciona la medul·la òssia i quins són els tipus de cèl·lules sanguínies?
Les síndromes mielodisplàstiques són un tipus de càncer de les cèl·lules de la sang i de la medul·la òssia.
Vegeu apartat Leucèmia, medul·la òssia i cèl·lules sanguínies
Què són les síndromes mielodisplàstiques?
Les síndromes mielodisplàstiques (SMD) són un grup de malalties de la medul·la òssia, òrgan encarregat de fabricar les cèl·lules de la sang (glòbuls vermells, glòbuls blancs i plaquetes). En condicions normals, aquestes cèl·lules es reprodueixen i maduren a la medul·la òssia fins que surten i circulen per la sang. En les síndromes mielodisplàstiques (SMD), la medul·la òssia fabrica aquestes cèl·lules de forma anòmala, tant en quantitat com en maduració o funcionament, i aquestes anomalies es detecten en la sang quan fem una analítica (hemograma) i mirem la sang al microscopi.
En les síndromes mielodisplàstiques acostuma a haver-hi una xifra disminuïda d’algunes de les cèl·lules de la sang amb algunes alteracions morfològiques (displàstiques). En un pacient de síndrome mielodisplàstica, les cèl·lules mare sanguínies (cèl·lules immadures) a la medul·la òssia, no es converteixen en glòbuls vermells, glòbuls blancs o plaquetes madures. Aquestes cèl·lules sanguínies immadures, anomenades blastòcits, no funcionen com haurien de funcionar i moren a la medul·la òssia o poc després d’entrar a la sang. Això deixa menys espai perquè es formin glòbuls blancs, glòbuls vermells i plaquetes sanes a la medul·la òssia. Quan hi ha menys cèl·lules sanguínies sanes, es poden presentar infeccions, anèmia o dessagnament fàcil.
Així mateix, en els pacients de síndromes mielodisplàstiques hi ha alteracions de l’ADN que afecten cromosomes, gens (mutacions) o la metilació (modificacions de l’ADN que poden desactivar la funció d’un gen) i també d’altres estructures relacionades amb l’ADN.
Quins són els diferents tipus de síndromes mielodisplàstiques?
Les SMD formen un grup de malalties heterogeni amb pronòstics i tractaments molt diferents. L’Organització Mundial de la Salut (OMS) classifica les SMD en funció del percentatge de cèl·lules precursores a la medul·la òssia que mostren displàsia (es veuen anormals en el microscopi), de quin percentatge de glòbuls vermells primitius són sideroblasts en anell (cèl·lules que contenen anells de dipòsits de ferro al voltant dels nuclis), quin percentatge de blastos hi ha a la medul·la òssia o a la sang (cèl·lules sanguínies molt immadures) i certes alteracions cromosòmiques. Aquesta classificació distingeix els següents subtipus de SMD:
1. Síndrome mielodisplàstica amb displàsia d’una sola línia (MDS-SLD)
S’observa displàsia en almenys el 10 % d’1 tipus de cèl·lules precursores de glòbuls vermells, glòbuls blancs i/o megacariòcits (les cèl·lules que produeixen plaquetes) a la medul·la òssia.
La persona té recomptes baixos d’un o dos tipus de cèl·lules sanguínies, però una quantitat normal d’un altre/d’altres tipus.
Existeix una quantitat normal (menys del 5 %) de cèl·lules molt primitives anomenades blastos a la medul·la òssia. A més, hi ha molt pocs blastos (o no n’hi ha cap) a la sang.
És estrany que aquest tipus de síndrome mielodisplàstica progressi a una leucèmia mieloide aguda (LMA). Els pacients amb aquest tipus de síndrome mielodisplàstica poden de vegades viure molt de temps, inclús sense rebre tractament. A la classificació anterior, OMS-2008, es denominava com a anèmia refractària (RA), neutropènia refractària (RN) i trombocitopènia refractària (RT), depenent del tipus de cèl·lula afectat.
2. Síndrome mielodisplàstica amb displàsia multilínia (MDS-MLD)
S’observa displàsia en almenys el 10 % en 2 o 3 tipus de cèl·lules precursores de glòbuls vermells, glòbuls blancs i/o megacariòcits (les cèl·lules que produeixen plaquetes) a la medul·la òssia.
La persona té recomptes baixos d’almenys un tipus de cèl·lula sanguínia.
Existeix una quantitat normal (menys del 5 %) de cèl·lules immadures anomenades blastos a la medul·la òssia. A més, hi ha molt pocs blastos (o no n’hi ha cap) a la sang.
Aquest és el tipus de MDS que, en el passat, segons la classificació OMS-2008, es denominava citopènia refractària amb displàsia multilínia (RCMD).
Si els glòbuls vermells estan afectats, poden tenir una capacitat addicional de ferro. La citopènia resistent al tractament pot progressar i convertir-se en leucèmia mieloide aguda (LMA).
3. Síndrome mielodisplàstica amb sideroblasts en anell (MDS-RS)
En aquest tipus de síndrome mielodisplàstica, moltes de les cèl·lules precursores dels glòbuls vermells són sideroblasts en anell (cèl·lules que contenen anells de dipòsits de ferro al voltant dels nuclis). Per a aquest diagnòstic, almenys el 15 % dels glòbuls vermells primitius (eritroblasts) han de ser sideroblasts en anell (o almenys el 5 %, si les cèl·lules també tenen una mutació en el gen SF3B1).
Aquesta afecció es subdivideix en dos tipus, en funció de quants dels tipus de cèl·lules a la medul·la òssia es veuen afectats per la displàsia (anormalitat de les cèl·lules).
- Síndrome mielodisplàstica amb sideroblasts en anell amb displàsia unillinatge (MDS-RS-SLD): displàsia en un únic tipus de cèl·lula.
- Síndrome mielodisplàstica amb sideroblasts en anell amb displàsia multillinatge (MDS-RS-MLD): displàsia en més d’un tipus de cèl·lula.
Es tracta d’un subtipus de síndrome mielodisplàstica poc freqüent. Poques vegades es transforma en una leucèmia mieloide aguda i, en general, el pronòstic és millor que en altres tipus de SMD. Anteriorment, en la classificació de l’OMS-2008 es coneixia a aquest subtipus com a anèmia refractària amb sideroblasts en anell (RARS).
Andrés
Síndrome mielodisplàstica.
“Quan tenia 24 anys em van diagnosticar una síndrome mielodisplàstica d’alt risc. Tot es va aturar en sec. Vaig haver de deixar la meva vida i agafar un altre camí. El camí del cansament, les nàusees, els tractaments, l’hospital, el trasplantament de medul·la… Un bucle del qual semblava impossible sortir. Però hi havia la meva família, la meva parella, els meus amics i l’equip excepcional de l’hospital per donar-me l’empenta que necessitava. De mica en mica els dies van començar a ser menys grisos i vaig agafar embranzida per començar una nova vida. Des d’aquell dia del trasplantament no puc fer res més que somriure i gaudir”.
4. Síndrome mielodisplàstica amb excés de blastos (MDS-EB)
En aquest subtipus hi ha més blastos (cèl·lules sanguínies immadures) del normal a la medul·la òssia i/o a la sang. El pacient també presenta recomptes sanguinis baixos en almenys un tipus de cèl·lula sanguínia. Pot o no haver-hi displàsia greu a la medul·la òssia.
Aquesta afecció se subdivideix en dos tipus, segons quin percentatge de la medul·la òssia són blastos:
- Síndrome mielodisplàstica amb excés de blastos (MDS-EB1): Els blastos constitueixen del 5 % al 9 % de les cèl·lules a la medul·la òssia, o del 5 % al 19 % de les cèl·lules a la sang.
- Síndrome mielodisplàstica amb excés de blastos (MDS-EB2): Els blastos constitueixen del 10 % al 19% de les cèl·lules de la medul·la òssia, o del 2 % al 4% de les cèl·lules a la sang.
Aquest subtipus representa prop del 25 % de tots els diagnòstics de síndromes mielodisplàstiques. És un dels tipus que més probabilitats té de convertir-se en una leucèmia mieloide aguda, especialment en el subtipus MDS-EB2). Anteriorment, en la classificació de l’OMS-2008 es coneixia a aquest subtipus com a anèmia refractària amb excés de blastos (RAEB).
5. Síndrome mielodisplàstica amb deleció aïllada del cromosoma 5 (Síndrome 5q-)
En aquest tipus de síndrome mielodisplàstica, als cromosomes els manca una part del cromosoma 5. Pot haver-hi, a més, una altra anomalia cromosòmica, sempre que no sigui la pèrdua de tot o part del cromosoma 7). La quantitat de blastos és normal.
La persona també presenta recomptes baixos d’un o dos tipus de cèl·lules sanguínies (generalment glòbuls vermells), i existeix displàsia en almenys un tipus de cèl·lula a la medul·la òssia.
Aquest tipus de síndrome mielodisplàstica és poc freqüent i ocorre més sovint en dones d’edat avançada. Per raons que no estan clares, els pacients amb aquest tipus de síndrome mielodisplàstica acostumen a tenir un pronòstic favorable. Acostumen a viure molt de temps i poques vegades pateixen leucèmia mieloide aguda.
6. Síndrome mielodisplàstica inclassificable (MSD-U)
En aquesta categoria s’inclouen les síndromes mielodisplàstiques poc freqüents. Algunes poden tenir alteracions citogenètiques típiques d’altres SMD sense que hi hagi displàsia ni alteracions rellevants de les cèl·lules sanguínies.
Existeixen uns altres dos tipus de síndromes mielodisplàstiques a tenir en compte que no estan inclosos en la classificació de l’Organització Mundial de la Salut. Es tracta de:
- Les síndromes mielodisplàstiques secundàries: aquelles que es desencadenen en persones que han rebut prèviament tractament de quimioteràpia o radioteràpia per un altre tipus de càncer. Les persones amb aquest tipus de SMD acostumen a tenir un pitjor pronòstic que les SMD habituals.
- La síndrome mielodisplàstica hipoplàstica: En aquest tipus s’observen poques cèl·lules mare sanguínies a la medul·la òssia. En aquest cas, les defenses de l’organisme malalt ataquen les cèl·lules mare de la medul·la òssia, i fan que moltes siguin eliminades. Com aquest tipus hipoplàstic de SMD té un mecanisme especial, el seu tractament també ho és. S’acostumen a utilitzar medicaments que redueixin la potència de les nostres defenses, els anomenats “immunosupressors”.
Quines són les causes de les síndromes mielodisplàstiques?
Es desconeix per què apareixen les síndromes mielodisplàstiques, però en la majoria dels casos són malalties adquirides relacionades amb l’envelliment o degudes a l’exposició ambiental, laboral o no, a substàncies tòxiques o tractaments com ara la radioteràpia i/o quimioteràpia, entre altres.
Les síndromes mielodisplàstiques, com altres tipus de càncer, no són contagioses. Vegeu apartat Leucèmia, medul·la òssia i cèl·lules sanguínies.
Quins són els símptomes de les síndromes mielodisplàstiques?
És freqüent que a les etapes inicials de les síndromes mielodisplàstiques els pacients no notin cap molèstia. En aquests casos, habitualment la síndrome mielodisplàstica es descobreix després d’uns resultats de recomptes baixos de cèl·lules sanguínies en una analítica de control o per a altres processos mèdics.
En els casos en què el pacient no es troba bé i acut al seu metge, els símptomes i la seva gravetat dependrà del tipus de cèl·lules afectades i de com de baixos siguin els recomptes sanguinis.
Si hi ha anèmia per disminució dels glòbuls vermells és freqüent la fatiga i la debilitat (quan és greu es pot notar mareig, palpitacions, suor…). En casos més greus pot haver-hi símptomes derivats de la disminució de glòbuls blancs i/o plaquetes que provoquen infeccions i/o hemorràgies, respectivament.

Quan hi predominen les alteracions proliferatives hi ha risc de trombosi , ja que l’augment de glòbuls vermells i/o plaquetes pot obturar els vasos sanguinis, especialment si la persona fuma, té colesterol o hipertensió arterial.
A més, atès que la medul·la òssia treballa a un ritme més elevat del normal, el fetge i la melsa poden augmentar de mida perquè també contribueixin a aquesta proliferació; aquest augment de mida pot donar molèsties a la panxa (inflor, dolor, restrenyiment…).
També pot haver-hi símptomes com ara fatiga, manca d’apetit, pèrdua de pes, picor (és el que anomenen símptomes constitucionals).
Com es diagnostiquen les síndromes mielodisplàstiques?
A part dels estudis bàsics en sang i medul·la òssia (morfologia, recompte, immunofenotip), els estudis citogenètics (per detectar anomalies cromosòmiques concretes) i estudis moleculars (per detectar alteracions genètiques específiques) són fonamentals per tipificar i classificar la malaltia. Determinades alteracions genètiques i moleculars es correlacionen amb la sensibilitat al tractament i el pronòstic.
En definitiva, per diagnosticar una SMD s’ha d’estudiar:
1) Analítica amb estudi microscòpic de les cèl·lules de la sang, on veurem alteracions del nombre i forma de les cèl·lules;
2) Aspirat de la medul·la òssia: observarem que les cèl·lules predecessores de les de la sang estan en molta més quantitat del normal, i que han canviat de forma i mida; observarem un percentatge variable de cèl·lules immadures anòmales (blastos) amb possibles alteracions en els seus cromosomes i gens; i, per últim, observarem o no sideroblasts en anell; a més, amb l’aspirat es realitzen estudis citogenètics i moleculars que són clau per determinar el risc i pronòstic de la malaltia.
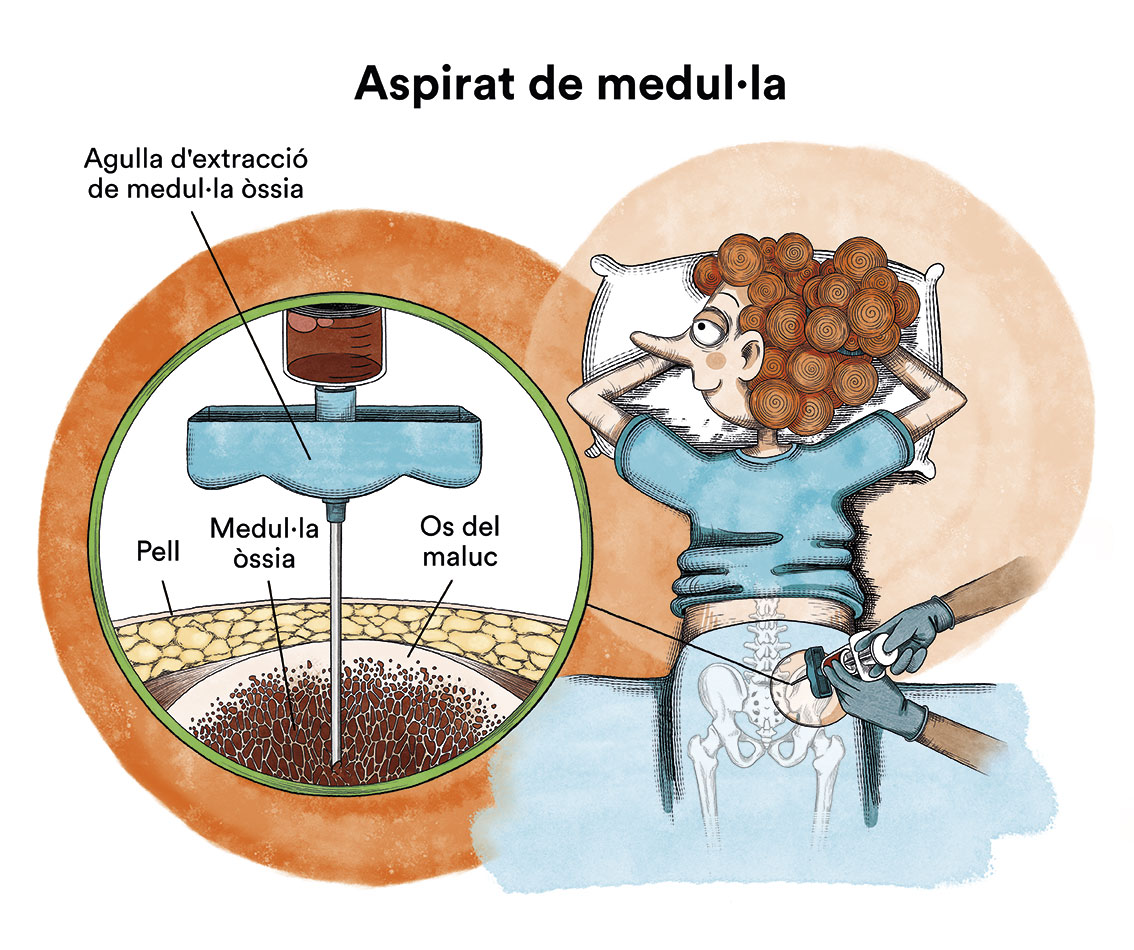
3) Biòpsia de la medul·la òssia: Aquesta biòpsia es realitza per confirmar el diagnòstic, on veurem un augment considerable del nombre de cèl·lules a la medul·la òssia, i podrem trobar un grau lleu-moderat de fibrosi (una espècie de “xarxa o tela” que dificulta el seu funcionament normal).
Quin és el tractament de les síndromes mielodisplàstiques?
Com s’ha comentat anteriorment, existeixen molts tipus de síndromes mielodisplàstiques amb característiques i tractaments molt diferents. L’únic tractament curatiu seria un trasplantament de medul·la òssia al·logènic (de donant) però, pels seus riscos, només es reserva a SMD d’alt risc de transformar-se en una leucèmia mieloide aguda i en pacients joves.
Juan
Síndrome mielodisplàstica.
“El 2019, quan només tenia 29 anys, em van diagnosticar una síndrome mielodisplàstica d’alt risc després d’una analítica que vaig demanar perquè em sentia molt cansat, amb mals de cap, marejos, … La veritat que va ser un xoc ja que jo sempre havia estat una persona sana i sense mals hàbits. La vida em va canviar en un segon. Em vaig sotmetre a diverses sessions de quimioteràpia i a un trasplantament de medul·la òssia d’un donant anònim localitzat per la Fundació Josep Carreras. Aquests moments són molt durs, però sempre intento estar amb un somriure i agrair cada dia de vida”.
Per establir el nivell de risc de cadascun de les síndromes mielodisplàstiques, s’utilitza un sistema pronòstic consensuat internacionalment que està en revisió constant. Dit d’una altra manera, és un sistema que pretén dilucidar amb més precisió si la malaltia serà més o menys agressiva. Aquest índex s’anomena IPSS-R i s’ha realitzat a partir de les dades de milers de pacients a escala internacional. Aquest índex es basa en:
- el nombre de blastos a la medul·la òssia.
- el tipus de cèl·lules sanguínies que estan alterades (glòbuls vermells, plaquetes i neutròfils)
- si les cèl·lules de la medul·la òssia presenten cromosomes alterats.
A les següents taules es pot veure una versió detallada d’aquest sistema:
Sistema Pronòstic Internacional Revisat (IPSS-R)
| Variable | 0 | 0.5 | 1 | 1.5 | 2 | 3 | 4 |
| Citogènica | Molt bona | – | Bona | – | Intermèdia | Pobra | Molt Pobra |
| Blastos a la medul·la òssia | Menys del 2 % | – | 3 o 4 % | – | Entre el 5 i el 10 % | Més d’un 10 % | – |
| Nivell d’Hemoglobina (en grams per decilitre) | Més de 10 | – | Menys de 10 i més de 8 | Menys de 8 | – | – | – |
| Quantitat de plaquetes per microlitre de sang | Més de 100.000 | Entre 50.000 i 100.000 | Menys de 50.000 | – | – | – | – |
| Quantitat de neutròfils per microlitre de sang | Més de 800 | Menys de 800</ | – | – | – | – | – |
El sistema pronòstic IPSS-R divideix les alteracions dels cromosomes en cinc grups segons el seu risc:
- Molt bones: els homes que perden el cromosoma Y o els casos en què es perd un fragment del cromosoma 11.
- Bona: els casos amb citogenètica normal o amb una única alteració consistent en la pèrdua d’un segment del cromosoma 5, del 12 o del 20. També els casos en què hi hagi alteracions si una d’elles és del 5.
- Intermèdia: si hi ha una única alteració consistent en la pèrdua d’un segment del 7, o l’aparició d’un tercer cromosoma 8, o d’un tercer cromosoma 19. També l’aparició d’un cromosoma 17 alterat.
- Pobra: perdre per complet el cromosoma 7, alteracions en el cromosoma 3, o els casos amb tres alteracions juntes o dues si una d’elles és una pèrdua parcial o completa del cromosoma 7.
- Molt pobra: els casos anomenats complexes, en els quals hi ha més de tres alteracions alhora.
Depenent de la puntuació total que se sumin tots aquests factors, el risc segons l’IPSS-R serà:
Grups pronòstics del Sistema Pronòstic Internacional Revisat (IPSS-R)
| Grups de risc | Punts totals | Mitjana de supervivència en anys (sense rebre tractament) | Mitjana d’anys fins que 1 de cada 4 pacients en aquest grup desenvolupin una leucèmia aguda (sense rebre tractament) |
| Risc molt baix | Menys de 1,5 | 8,8 | No s’ha assolit |
| Risc baix | Més de 1,5 i menys de 3 | 5,5 | 10,8 |
| Risc intermedi | Més de 3 i menys de 4,5 | 3 | 3,2 |
| Risc alt | Més de 4,5 i menys de 6 | 1,6 | 1,4 |
| Risc molt alt | Més de 6 | 0,8 | 0,7 |
Per a les síndromes mielodisplàstiques, actualment tenim pocs tractaments eficaços i no hi ha un esquema de tractament definit. El que sí hi ha són uns criteris de resposta al tractament específics d’aquestes malalties. Generalment es té en compte quines característiques (displàstiques o proliferatives) predominen en cada pacient. Per aquest motiu, es plantegen diverses opcions de tractament:
- Si el descens dels nivells de cèl·lules sanguínies és lleu i el tipus de SMD és de baix risc, és suficient intentar controlar els símptomes que té el pacient. El més raonable pot ser “vigilar i esperar”, i no optar per tractament o transfusions. En aquests casos, es controlen els nivells sanguinis mitjançant anàlisis periòdiques i, si existeix algun canvi, es fan més proves per valorar-lo. Aquest tipus d’aproximació terapèutica genera molta incertesa en els pacients i sovint hi ha sensació de “passivitat” davant la situació per part de l’equip mèdic. Tanmateix, està demostrat que, de moment, aquesta és la millor opció per a alguns tipus de SMD. La única opció curativa per a una SMD és el trasplantament de medul·la òssia al·logènic. Tot i això, aquesta teràpia té un risc vital important i seqüeles i, per tant, s’ha de reservar per a pacients amb un risc alt.
- En pacients joves (<70 anys), sense altres patologies greus, amb risc moderat o alt que la SMD es transformi en una leucèmia aguda, el tractament d’elecció ha de ser curar la malaltia mitjançant un trasplantament de medul·la òssia al·logènic (de donant), que és l’únic tractament curatiu, tot i que poden haver-hi complicacions greus derivades d’infeccions i/o rebuig de la medul·la òssia trasplantada. En aquests casos es planteja l’ús de diverses quimioteràpies d’administració oral i/o intravenosa.
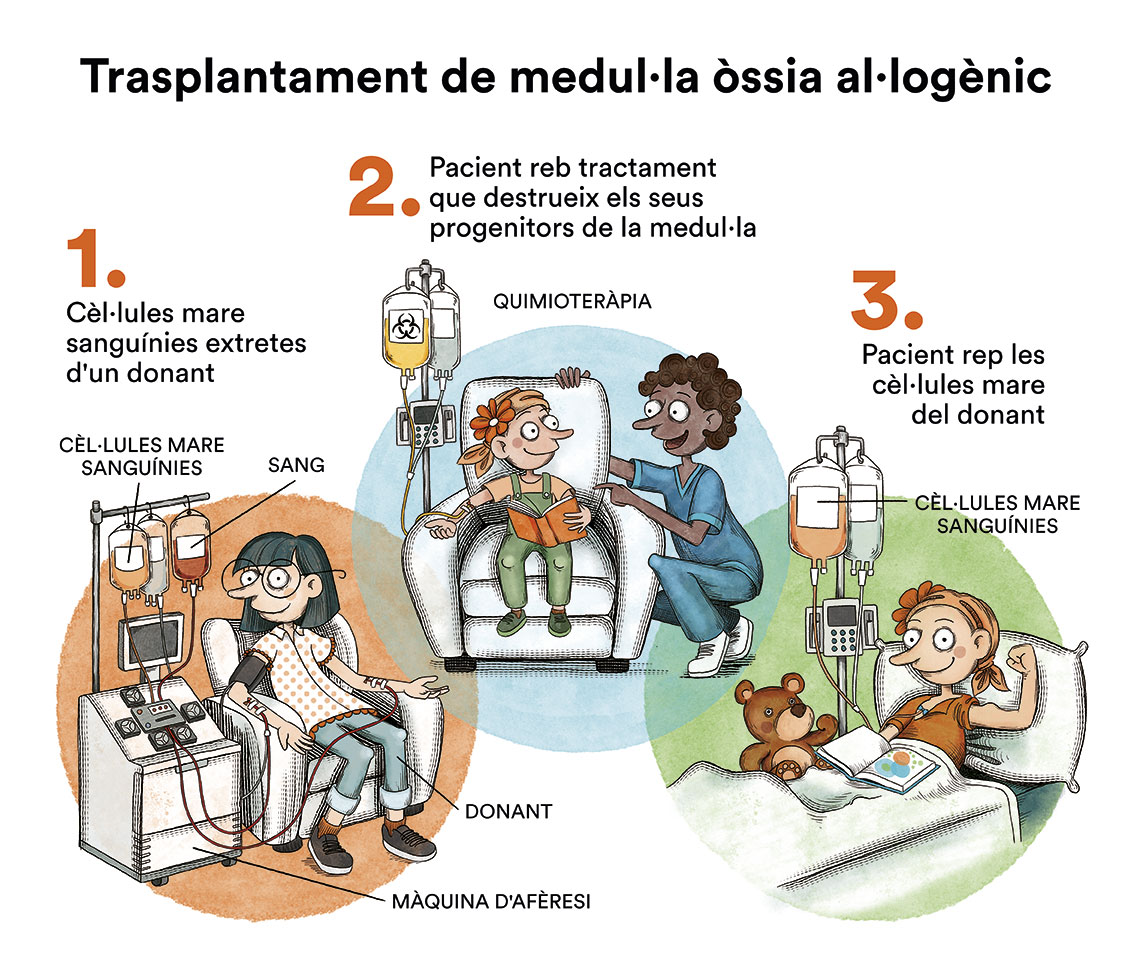
- En pacients de risc moderat o alt en què no es pot realitzar un trasplantament de medul·la òssia, sigui per edat o per altres patologies greus no compatibles, el més sensat és realitzar les transfusions de sang quan es necessiti i intentar retardar la progressió de la malaltia amb fàrmacs. En aquests casos, ni la curació ni la modificació de l’evolució natural de la malaltia són possibles.
Transfusions sanguínies (teràpia de suport)
Molts dels pacients amb síndromes mielodisplàstiques són molt dependents de les transfusions de sang a causa de la disminució de certes cèl·lules sanguínies. Aquestes transfusions s’acostumen a realitzar a l’hospital de dia sense ingrés. Les transfusions d’hematies o glòbuls vermells són habituals en alguns pacients. Tot i això, de vegades també pot ser necessari rebre una transfusió de plaquetes o factors estimulants dels glòbuls blancs (G-CSF).

Els efectes secundaris del tractament amb transfusions de sang són poc comuns, però poden observar-se reaccions a la transfusió, infeccions, desenvolupament d’anticossos contra els glòbuls vermells o les plaquetes i sobrecàrrega de ferro en diferents òrgans del cos.
Nous tractaments: tractaments modificadors de l’evolució de la malaltia
Quan la curació de la síndrome mielodisplàstica no és possible per no poder-se sotmetre el pacient a un trasplantament de medul·la òssia, existeixen fàrmacs que poden modificar l’evolució de la malaltia per millorar la funció de la medul·la òssia. Alguns d’ells són:
- Azacitidina (Vidaza®): s’utilitza habitualment per evitar la dependència a les transfusions sanguínies, per evitar dessagnaments i/o infeccions. L’azacitidina pertany a una classe de medicaments anomenats agents desmetiladors. Actua ajudant a la medul·la òssia a produir glòbuls vermells normals i a destruir les cèl·lules anormals que tingui. A part del trasplantament de medul·la òssia, l’azacitidina és el primer tractament que ha demostrat retardar la progressió a leucèmia aguda i prolongar la vida dels pacients amb SMD d’alt risc. I no menys important, també ha demostrat millorar la qualitat de vida dels pacients tractats.
- Lenalidomida (Revlimid®): és un fàrmac que s’utilitza en algunes síndromes mielodisplàstiques de baix risc si té anèmia i una lesió en el cromosoma 5 (5q-). L’azacitidina pertany a una classe de medicaments anomenats agents immunomoduladors. Funciona en ajudar a la medul·la òssia a produir glòbuls normals i en matar les cèl·lules anormals a la medul·la òssia.
Quines probabilitats tenen de curar-se els pacients amb síndromes mielodisplàstiques?
Com s’ha comentat anteriorment, el pronòstic dels pacients afectats de síndromes mielodisplàstiques varia depenent del seu tipus i grau (vegeu tipus de SMD). De totes maneres, l’únic tractament per curar aquesta malaltia és el trasplantament de medul·la òssia que es reserva per a pacients joves amb SMD d’alt risc (IPSS-R molt alt, alt i la majoria dels intermedis sobretot amb una puntuació superior a 3,4 factors moleculars de mal pronòstic). També es considera en pacients joves amb alta dependència transfusional que no responen a teràpies prèvies.
Enllaços d'interès sobre temes mèdics relacionats amb les síndromes mielodisplàstiques
- Guia per a pacients amb síndrome mielodisplàstica i cuidadors. GESMD (Grupo Español de Síndromes Mielodisplásicos)
- Cercador d’assaigs clínics actiu. GESMD (Grupo Español de Síndromes Mielodisplásicos)
Enllaços d'interès sobre altres temes relacionats amb les síndromes mielodisplàstiques
MATERIALS TESTIMONIALS
Pots sol·licitar-nos els llibrets en format paper per a enviament gratuït a l’Estat espanyol a través del correu electrònic: imparables@fcarreras.es
TRASPLANTAMENT DE MEDUL·LA ÒSSIA
- Guia del Trasplantament de Medul·la Òssia. Fundació Josep Carreras (contingut en espanyol)
- Què és l’HLA i com funciona? Fundació Josep Carreras (contingut en espanyol)
- La Malaltia Empelt contra Receptor. Fundació Josep Carreras (contingut en espanyol)
- Història del Trasplantament de Medul·la Òssia. Fundació Josep Carreras (contingut en espanyol)
- Com es realitza la cerca d’un donant compatible anònim? Fundació Josep Carreras (contingut en espanyol)
ALIMENTACIÓ
- Com mantenir una alimentació saludable durant el tractament? Fundació Josep Carreras (contingut en espanyol)
- Guia de nutrició. Leukemia & Lymphoma Society
ALTRES
- Idees sobre què emportar-me a una cambra d’aïllament. Fundació Josep Carreras contra la leucèmia (contingut en espanyol)
- Consells de viatge per a persones amb càncer. Fundació Josep Carreras contra la leucèmia (contingut en espanyol)
- Manual de fisioteràpia en pacients hematològics i trasplantats. Fundació Josep Carreras contra la leucèmia (contingut en espanyol)
- Prevenció i tractament de la mucositis oral. Fundació Josep Carreras contra la leucèmia (contingut en espanyol)
- La higiene bucodental en el pacient onco-hematològic. Fundació Josep Carreras contra la leucèmia (contingut en espanyol)
- Manual fertilitat: Patir un càncer de la sang i ser pare o mare. Fundació Josep Carreras contra la leucèmia (contingut en espanyol)
- La cura de la pell en el pacient onco-hematològic. Fundació Josep Carreras contra la leucèmia (contingut en espanyol)
- Manual Estètica Oncològica. Fundació Josep Carreras contra la leucèmia (contingut en espanyol)
- Leucèmia i sexualitat. Fundació Josep Carreras contra la leucèmia (contingut en espanyol)
- 7 formes de posar-se un mocador. Fundació Josep Carreras contra la leucèmia (contingut en espanyol)
Enllaços d'interès: entitats locals/provincials o estatals que poden proveir-te de recursos i serveis especialitzats en leucèmia o en pacients oncològics:
A l’Estat espanyol existeix un gran teixit associatiu per a pacients amb càncer hematològic que, en molts casos, pot informar-te, assessorar-te i fins i tot realitzar alguns tràmits. Aquests són els contactes d’algunes associacions per Comunitats Autònomes:
Totes aquestes organitzacions són externes a la Fundació Josep Carreras.
ESTATAL
- CEMMP (Comunidad Española de Pacientes de Mieloma Múltiple)
- AEAL (ASOCIACIÓN ESPAÑOLA DE AFECTADOS POR LINFOMA, MIELOMA y LEUCEMIA)
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Present a les diferents províncies i a moltes localitats. Contactar amb la seu més propera o trucant al 900 100 036 (24h).
- AELCLES (Agrupación Española contra la Leucemia y Enfermedades de la Sangre)
- FUNDACIÓ JOSEP CARRERAS CONTRA LA LEUCÈMIA
- FUNDACIÓ SANDRA IBARRA
- GEPAC (GRUPO ESPAÑOL DE PACIENTES CON CÁNCER)
- MPN España (Asociación de Afectados Por Neoplasias Mieloproliferativas Crónicas)
ANDALUSIA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Present a les diferents províncies i a moltes localitats. Contactar amb la seu més propera.
- ALUSVI (ASOCIACIÓN LUCHA Y SONRÍE POR LA VIDA). Sevilla
- APOLEU (ASOCIACIÓN DE APOYO A PACIENTES Y FAMILIARES DE LEUCEMIA). Cadis
ARAGÓ
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Present a les diferents províncies i a moltes localitats. Contactar amb la seu més propera.
- ASPHER (ASOCIACIÓN DE PACIENTES DE ENFERMEDADES HEMATOLÓGICAS RARAS DE ARAGÓN)
- DONA MÉDULA ARAGÓN
ASTÚRIES
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Present a les diferents províncies i a moltes localitats. Contactar amb la seu més propera.
- ASTHEHA (ASOCIACIÓN DE TRASPLANTADOS HEMATOPOYÉTICOS Y ENFERMOS HEMATOLÓGICOS DE ASTURIAS)
CANTÀBRIA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Present a les diferents províncies i a moltes localitats. Contactar amb la seu més propera.
CASTELLA-LA MANXA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Present a les diferents províncies i a moltes localitats. Contactar amb la seu més propera.
CASTELLA I LLEÓ
- ABACES (ASOCIACIÓN BERCIANA DE AYUDA CONTRA LAS ENFERMEDADES DE LA SANGRE)
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Present a les diferents províncies i a moltes localitats. Contactar amb la seu més propera.
- ALCLES (ASOCIACIÓN LEONESA CON LAS ENFERMEDADES DE LA SANGRE). Lleó.
- ASCOL (ASOCIACIÓN CONTRA LA LEUCEMIA Y ENFERMEDADES DE LA SANGRE). Salamanca.
CATALUNYA
- ASSOCIACIÓ FÈNIX. Solsona
- FECEC (FEDERACIÓ CATALANA D’ENTITATS CONTRA EL CÀNCER
- FUNDACIÓ KÁLIDA. Barcelona
- FUNDACIÓ ROSES CONTRA EL CÀNCER. Roses
- LLIGA CONTRA EL CÀNCER COMARQUES DE TARRAGONA I TERRES DE L’EBRE. Tarragona
- MielomaCAT
- ONCOLLIGA BARCELONA. Barcelona
- ONCOLLIGA GIRONA. Girona
- ONCOLLIGA COMARQUES DE LLEIDA. Lleida
- ONCOVALLÈS. Vallès Oriental
- OSONA CONTRA EL CÀNCER. Osona
- SUPORT I COMPANYIA. Barcelona
- VILASSAR DE DALT CONTRA EL CÀNCER. Vilassar de Dalt
COMUNITAT VALENCIANA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Present a les diferents províncies i a moltes localitats. Contactar amb la seu més propera.
- ASLEUVAL (ASOCIACIÓN DE PACIENTES DE LEUCEMIA, LINFOMA, MIELOMA Y OTRAS ENFERMEDADES DE LA SANGRE DE VALENCIA)
EXTREMADURA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Present a les diferents províncies i a moltes localitats. Contactar amb la seu més propera.
- AFAL (AYUDA A FAMILIAS AFECTADAS DE LEUCEMIAS, LINFOMAS; MIELOMAS Y APLASIAS)
- AOEX (ASOCIACIÓN ONCOLÓGICA EXTREMEÑA)
GALÍCIA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Present a les diferents províncies i a moltes localitats. Contactar amb la seu més propera.
- ASOTRAME (ASOCIACIÓN GALLEGA DE AFECTADOS POR TRASPLANTES MEDULARES)
ILLES BALEARS
- ADAA (ASSOCIACIÓ D’AJUDA A L’ACOMPANYAMENT DEL MALALT DE LES ILLES BALEARS)
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Present a les diferents províncies i a moltes localitats. Contactar amb la seu més propera.
ILLES CANÀRIES
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Present a les diferents províncies i a moltes localitats. Contactar amb la seu més propera.
- AFOL (ASOCIACIÓN DE FAMILIAS ONCOHEMATOLÓGICAS DE LANZAROTE)
- FUNDACIÓ ALEJANDRO DA SILVA
LA RIOJA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Present a les diferents províncies i a moltes localitats. Contactar amb la seu més propera.
MADRID
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Present a les diferents províncies i a moltes localitats. Contactar amb la seu més propera.
- AEAL (ASOCIACIÓN ESPAÑOLA DE LEUCEMIA Y LINFOMA)
- CRIS CONTRA EL CÁNCER
- FUNDACIÓN LEUCEMIA Y LINFOMA
MÚRCIA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Present a les diferents províncies i a moltes localitats. Contactar amb la seu més propera.
NAVARRA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Present a les diferents províncies i a moltes localitats. Contactar amb la seu més propera.
PAÍS BASC
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Present a les diferents províncies i a moltes localitats. Contactar amb la seu més propera.
- PAUSOZ-PAUSO. Bilbao
CIUTATS AUTÒNOMES DE CEUTA I MELILLA
- AECC CEUTA (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER)
- AECC MELILLA (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER)
Suport i ajuda
Et convidem també a seguir-nos a través de les nostres xarxes socials principals (Facebook, Twitter i Instagram) on sovint compartim testimonis de superació.
Si resideixes a l’Estat espanyol, també pots posar-te en contacte amb nosaltres enviant-nos un correu electrònic a imparables@fcarreras.es perquè t’ajudem a posar-te en contacte amb altres famílies que han superat aquesta malaltia.
* D’acord amb la Llei 34/2002 de Serveis de la Societat de la Informació i el Comerç Electrònic (LSSICE), la Fundació Josep Carreras contra la Leucèmia informa que tota la informació mèdica disponible a www.fcarreras.org ha estat revisada i acreditada pel Dr. Enric Carreras Pons, Col·legiat núm. 9438, Barcelona, Doctor en Medicina i Cirurgia, Especialista en Medicina Interna, Especialista en Hematologia i Hemoteràpia i Consultor sènior de la Fundació; i per la Dra. Rocío Parody Porras, Col·legiada núm. 35205, Barcelona, Doctora en Medicina i Cirurgia, Especialista en Hematologia i Hemoteràpia i adscrita a la Direcció mèdica del Registre de Donants de Medul·la Òssia (REDMO) de la Fundació).
Informació revisada al novembre de 2023.


