El trasplantament de progenitors hematopoètics
El trasplantament de progenitors hematopoètics, clàssicament conegut com a trasplantament de medul·la òssia, és una teràpia que s’utilitza com a tractament principalment en càncers de la sang com ara leucèmies o limfomes.
La informació proporcionada a www.fcarreras.org serveix per donar suport, no reemplaçar-la, a la relació que existeix entre els pacients/visitants d’aquest lloc web i del seu metge.

Adrián
Leucèmia limfoblàstica aguda.
“Hola, em dic Adrián. Mai hagués pensat que, al Nadal de 2018, casa meva passés de ser les Filipines a una habitació d’hospital. De tornada temporal a la meva ciutat per gaudir dels meus, el 28 de desembre em van diagnosticar una leucèmia limfoblàstica aguda B. Us imagineu el xoc? Durant 8 mesos, la sorra, els cocos i el mar es van convertir en agulles, quimioteràpies, pastilles i, finalment, un trasplantament de medul·la òssia. No puc estar més agraït al meu donant anònim per donar-me aquesta nova oportunitat de viure, a la família, als grans professionals de l’hospital i a la Fundació Josep Carreras per la gran tasca de recerca i ajuda a favor de les malalties hematològiques. Ara, ja han passat uns anys des del trasplantament, em sento genial i he reprès la meva vida, treballant al món de la producció cinematogràfica”.
Informació revisada per la Dra. Rocío Parody Porras, Metgessa especialista en Hematologia. Membre de la Direcció de REDMO (Registre de Donants de Medul·la Òssia) i de l’equip mèdic de la Fundació. Col·legi de Metges de Barcelona (Col. 35.205)
Què és un trasplantament de progenitors hematopoètics i per a què serveix?
El trasplantament hematopoètic (trasplantament de medul·la òssia, de sang de cordó umbilical o de sang perifèrica) és una opció de tractament que pot aplicar-se en determinats pacients amb un procés de càncer de la sang. La medul·la del malalt, productora de cèl·lules malignes, és destruïda mitjançant l’administració de dosis altes de medicaments (quimioteràpia…) i/o radioteràpia , i reemplaçada per una medul·la sana. Consisteix exactament en això: reemplaçar la fabrica de cèl·lules de la sang del cos.
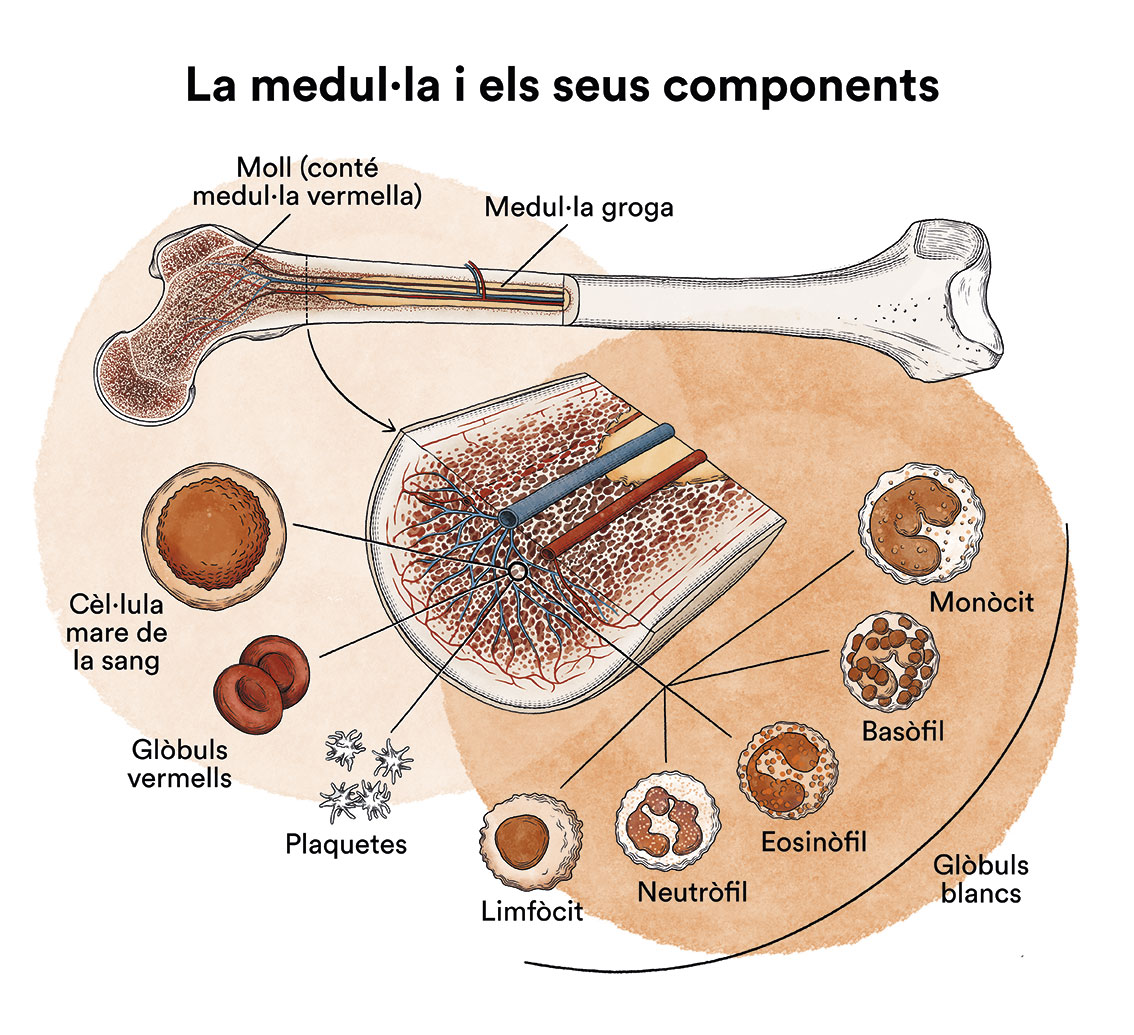
La medul·la òssia sana pot procedir d’un donant (trasplantament al·logènic), o bé del mateix malalt (trasplantament autogènic o autòleg). En la leucèmia, la medul·la òssia i les cèlul·les sanguínies pots conèixer què és i com funciona la medul·la òssia. Com veuràs, en cap cas s’ha de corfondre amb la medul·la espinal.
Tot i que tradicionalment els trasplantaments hematopoètics es realitzaven amb progenitors hematopoètics de medul·la òssia (trasplantament de medul·la òssia), en l’actualitat s’efectuen sobretot trasplantaments amb progenitors obtinguts de la sang venosa, després d’haver estimulat el pas de progenitors hematopoètics de la medul·la òssia a la sang (sang perifèrica), o en situacions més minoritàries, de la sang de cordó umbilical, molt rica en progenitors hematopoètics, obtinguda en el moment del part.
Et recomanem llegir en línia detingudament la “Guia del trasplantament de medul·la òssia per al pacient” de la Fundació Josep Carreras.
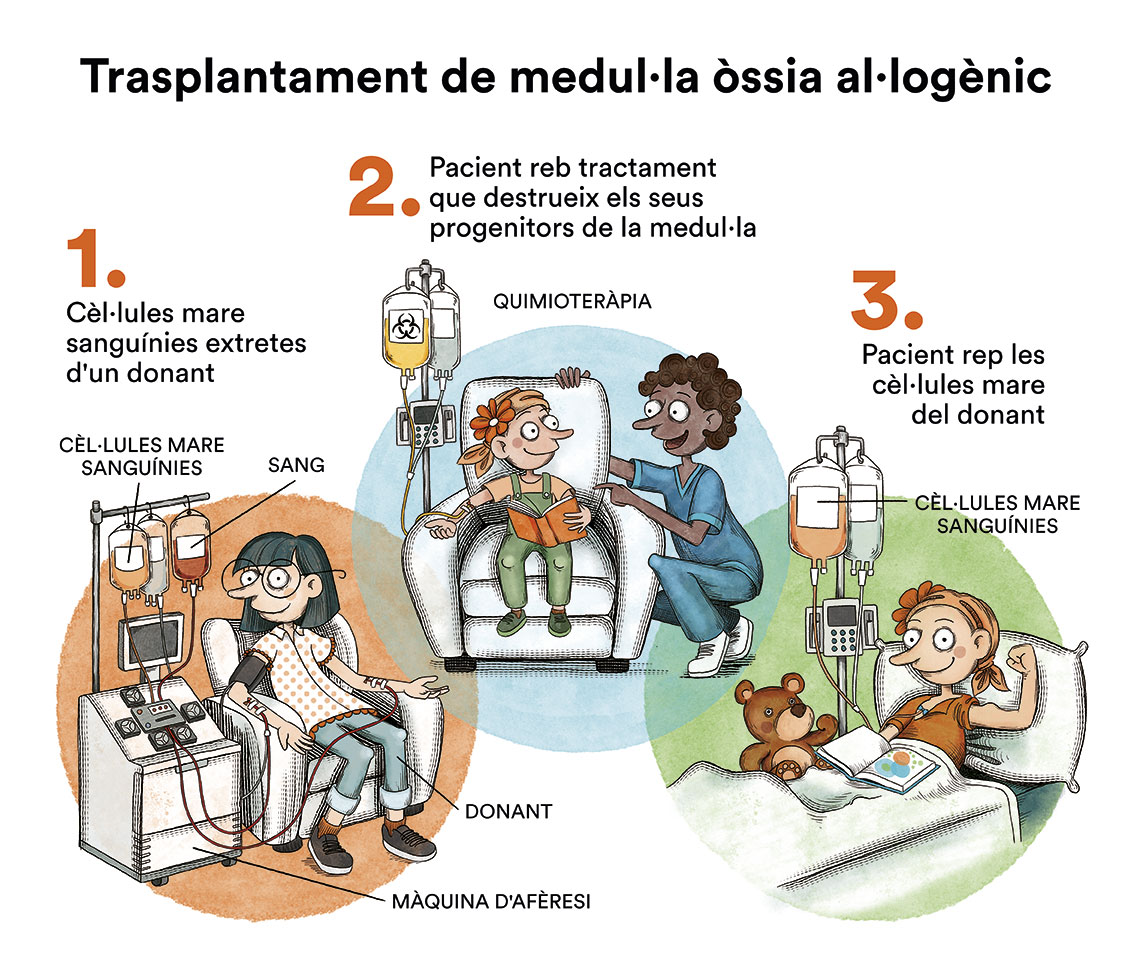
Quins tipus de trasplantament de progenitors hematopoètics hi han?
Principalment hem de diferenciar trasplantament autòleg (de las pròpies cèl·lules del pacient) de trasplantament al·logènic (d’un donant). Aquest últim, al seu torn, pot ser d’un donant familiar, principalment un/a germà/germana, o d’un donant histocompatible anònim. Recentment, en alguns casos concrets, s’han començat a fer també trasplantaments al·logènics haploidéntics en els quals el donant només és 50 % compatible.
- Trasplantament autòleg o autotrasplantament:
Auto significa “un mateix”. Les cèl·lules mare es prenen d’un mateix abans de rebre tractament de radioteràpia o quimioteràpia en altes dosis i s’emmagatzemen (criopreservació). Després de realitzar la radioteràpia o quimioteràpia en altes dosis, les cèl·lules mare es col·loquen de nou en el cos per agregar-les a les cèl·lules sanguínies normals. Això s’anomena trasplantament de “rescat”. En un trasplantament autòleg, els pacients reben les seves pròpies cèl·lules mare. Amb un trasplantament autòleg es pretén eliminar les cèl·lules neoplàsiques mitjançant altes dosis de quimioteràpia, associada o no a radioteràpia, i recuperar la funció medul·lar com més aviat millor, gràcies a les cèl·lules mare de la sang del mateix pacient. En algunes malalties, la dosi de quimio-radioteràpia necessària per a la curació és tan elevada que causaria la mort del pacient per la seva toxicitat sobre la medul·la òssia. Cal recordar que la quimio-radioteràpia, a part de les cèl·lules anòmales, també destrueix (encara que en menys proporció) les cèl·lules normals de l’organisme, i molt en especial les de la medul·la òssia (mieloablació), produint una pancitopènia extrema (falta de hematies, leucòcits i plaquetes), incompatible amb la vida. La forma més simple de resoldre aquesta toxicitat medul·lar irreversible és administrar, després del tractament intensiu (o tractament d’acondicionament), cèl·lules mare de la sang del mateix pacient per efectuar un “rescat hematopoètic”. Encara que aquest procediment permet curar algunes malalties, com diferents tipus de limfomes, no permet curar la majoria de les leucèmies o les hemopaties congènites no neoplàstiques.
El trasplantament autòleg també s’utilitza habitualment en pacients de mieloma múltiple que, malgrat no tenir propietats curatives, serveix per allargar la remissió de la malaltia.
Un avantatge de l’autotrasplantament de cèl·lules mare és que se subministren al pacient les seves pròpies cèl·lules, per tant, no hi ha risc de “rebuig”.
Jesús
Mieloma múltiple.
“Sóc el Jesús, tinc 42 anys i sóc pacient de Mieloma Múltiple. Em van diagnosticar la malaltia amb 32 anys i va suposar un gran xoc per a mi. Tenia pànic els metges i no m’havien tret mai sang. La vida em va canviar radicalment de la nit al dia. Gràcies a la meva hematòloga, vaig ser conscient que el diagnòstic era greu, però hi havia tractaments i possibilitats de viure. I vaja que sí que hi ha opcions! Després d’uns cicles previs de quimio em vaig sotmetre a un trasplantament autòleg de medul·la òssia i vaig estar 9 anys en remissió completa.
Em vaig recuperar perfectament i la meva qualitat de vida va continuar sent la mateixa. Actualment porto una vida completament normal i simplement vaig a revisió periòdica per controlar que està tot correcte. He tornat a sotmetre’m a un segon trasplantament autòleg de medul·la òssia fa 9 mesos perquè vaig tenir una petita recaiguda i tot ha tornat a sortir molt bé. Tinc clar que jo vaig poder tenir aquest tractament gràcies a la investigació que algú va poder realitzar al seu dia gràcies a l’esforç de moltes associacions que aporten el seu granet de sorra finançant molts assajos i proves, informant i animant molta gent perquè siguin donants de medul·la òssia com la Fundació Josep Carreras”.
- Trasplantament al·logènic de donant histocompatible o alotrasplantament:
Un trasplantament al·logènic (o al·lotrasplantament) de cèl·lules mare (sigui extracció per medul·la òssia, per sang perifèrica o per sang de cordó umbilical) és un trasplantament d’un donant. Al·lo significa “altre”, “diferent”. Amb ell es pretén eliminar parcial o totalment les cèl·lules malaltes gràcies a la quimioteràpia i/o radioteràpia i substituir-les per altres normals procedents d’un donant sa. Per assegurar que el trasplantament funcioni bé i que no hi hagi “rebuig” de la nova medul·la òssia (coneguda com a Malaltia Empelt contra Receptor (contingut en espanyol) – MECR) habitualment s’intenta aconseguir el grau més alt de compatibilitat HLA (contingut en espanyol) (histocompatibilitat) entre pacient i donant. Habitualment, si existeixen germans/es del pacient (del mateix pare i mare), el primer que fa l’equip d’hematologia és sol·licitar el tipatge HLA dels/de les germans/germanes per comprovar si algun/a és 100 % compatible. Aquesta situació només es dona en el 25 % dels casos. Els altres pacients que no comptin amb un donant idoni entre els seus familiars hauran d’optar a la recerca d’un donant anònim i voluntari al món a través dels registres internacionals. A l’Estat espanyol, el registre oficial és REDMO (Registre de Donants de Medul·la Òssia), és un programa creat el 1994 i gestionat per la Fundació Josep Carreras, que treballa en coordinació amb l’ONT (Organización Nacional de Trasplantes) i les Comunitats Autònomes espanyoles. REDMO treballa i realitza recerques per a tots els hospitals públics espanyols que realitzen trasplantaments al·logènics de medul·la òssia. Totes les recerques es realitzen alhora entre tots els donants disponibles que hi ha al món: més de 40 milions. La perspectiva de trobar un donant histocompatible actualment és alta. En el vídeo següent, pots veure com es realitza la recerca de donant.
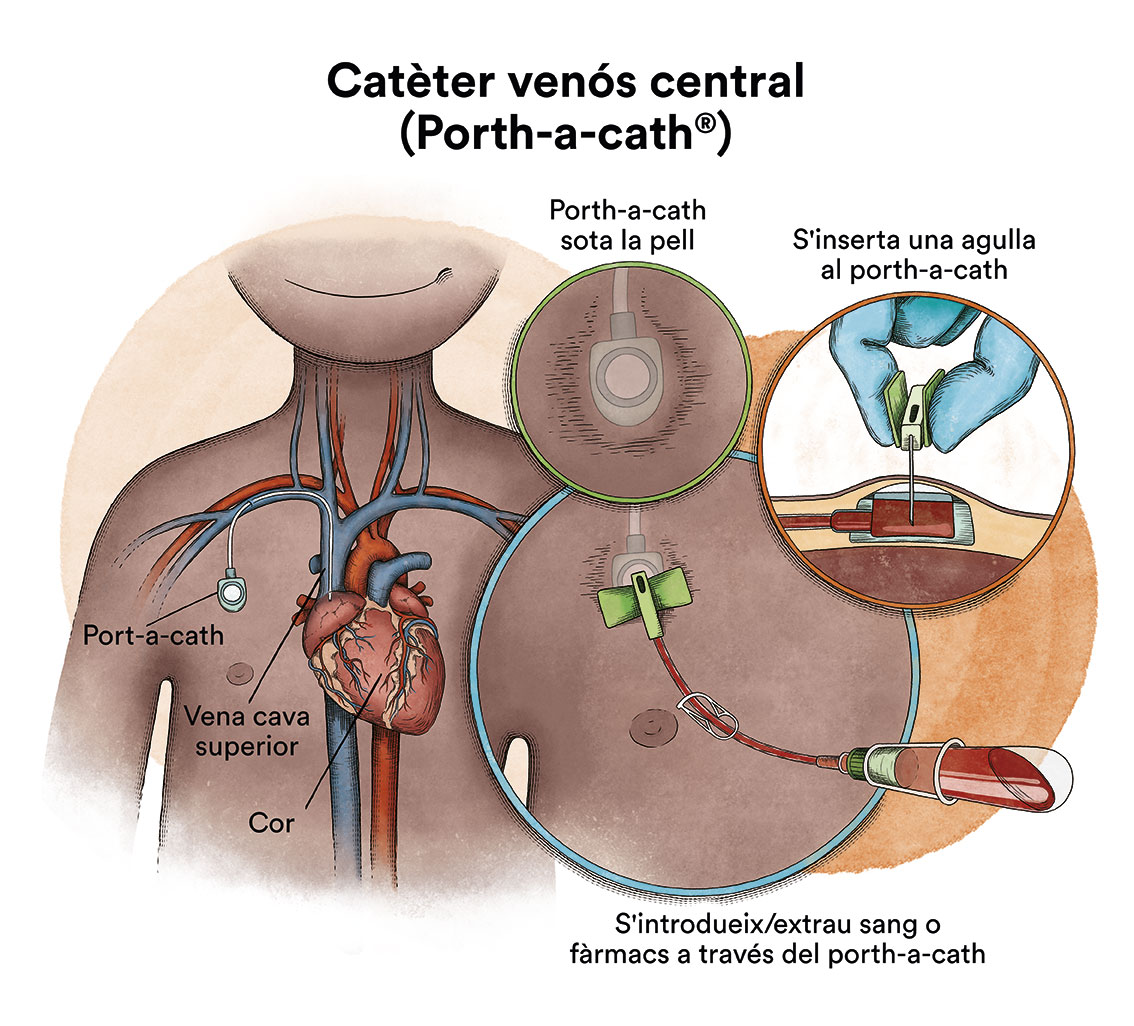
En l’àmbit pràctic, un al·lotrasplantament funciona quasi de la mateixa manera que un autotrasplantament. Les cèl·lules mare (de medul·la òssia o sang perifèrica) s’obtenen del donant i s’emmagatzemen o congelen. Després de rebre altes dosis de quimioteràpia i/o radioteràpia, la qual cosa s’anomena acondicionament del trasplantament, les cèl·lules mare del donant seran descongelades perquè puguin ser subministrades al pacient, habitualment a través d’un catèter (contingut en espanyol).
El trasplantament al·logènic de cèl·lules mare és sovint l’única oportunitat curativa per a moltes malalties, especialment leucèmies agudes i síndromes mielodisplàstiques d’alt risc, alguns tipus de limfoma o altres.

Álvaro, 52 anys
Leucèmia mieloide aguda.
“Durant tot el procés de curació de la meva leucèmia, a partir d’un trasplantament de medul·la òssia d’un donant anònim, només tenia un tòtem: Aquí i ara. Et convido a compartir la meva experiència llegint el meu ebook”
- Trasplantament al·logènic de donant haploidèntic:
Haplo significa “meitat”. Un trasplantament d’un donant haploidèntic és un trasplantament d’un donant que és la meitat d’idèntic a nivell d’histocompatibilitat. Això succeeix amb els pares (ja que s’hereta la meitat de cadascun), amb els fills i, potencialment, amb els germans (amb els que pots ser idèntic, compartir només la meitat, és a dir, haploidèntic, o bé con compartir res). L’activitat d’aquest tipus de trasplantament ha augmentat en l’ última dècada gràcies a noves estratègies de tractament anti-rebuig més potents; d’aquesta manera, s’ha convertit en una alternativa de donant en absència d’un donant 100 % compatible o bé per urgència del cas, per exemple, una malaltia amb alt risc de progressió immediata i que no pot esperar la recerca d’un donant.Aquesta alternativa terapèutica és molt interessant per exemple en pacients amb una ètnia poc representada en els registres de medul·la òssia mundials per als qui a vegades no és tan evident trobar un donant 100 % compatible.
Per tal d’evitar aquesta manca de compatibilitat, és essencial realitzar una estratègia específica “anti-rebuig”. Clàssicament es feia una manipulació del producte per eliminar els limfòcits T que són els responsables del rebuig, o bé s’utilitzava un tractament immunosupressor intensiu per minimitzar la presència d’aquestes cèl·lules en el producte infós al pacient degut a l’alt risc de desenvolupar una Malaltia Empelt contra Receptor (contingut en espanyol). No obstant això, en l’actualitat, amb l’ús d’un medicament citostàtic anomenat ciclofosfamida, que s’administra uns dies específics després del trasplantament (tercer i quart dia), s’aconsegueix eliminar aquests limfòcits T (anomenats al·loreactius) i això, seguit de tractament immunosupressor diari mantingut en el temps, ha canviat radicalment els resultats d’aquest tipus de trasplantament amb uns resultats globals que s’aproximen als resultats del donant idèntic.
Anna
Leucèmia mieloide aguda.
“Quan tenia 27 anys, el 2015, la meva vida i la dels meus va canviar radicalment: em van diagnosticar una leucèmia mieloide aguda. Després de diverses sessions de quimioteràpia, ens van dir que calia fer un trasplantament de medul·la, cosa que ja sabíem que tard o d’hora necessitaria, però que no podíem esperar gaire. La Fundació Josep Carreras, a través del programa REDMO, va estar buscant un donant 100% compatible al banc de donants mundial, però no hi va haver sort. L’altra opció, doncs, era el donant haploidèntic. Van fer les proves HLA a les meves dues germanes i els meus pares. La casualitat va ser que les meves dues germanes eren 100% compatibles entre elles, però no amb mi. Després d’estudiar el cas, van decidir que la millor donant per a mi era la Maria, la meva germana petita. Vaig tornar a néixer gràcies a ella”.
En quines malalties es pot necessitar un trasplantament de progenitors autòleg?
 Està indicat en totes aquelles malalties que requereixin per a la seva curació una quimio-radioteràpia tan intensiva que produeixi una toxicitat medul·lar irreversible, però que no precisin l’acció antitumoral de las cèl·lules sanes d’un donant. És el cas de molts limfomes, algunes leucèmies agudes i alguns tumors sòlids. En moltes ocasions, el trasplantament autòleg s’aplica amb l’única finalitat de controlar temporalment la malaltia per considerar-se que no existeixen altres opcions vàlides o que aquestes no són acceptables pels riscos comporten. És el cas de les malalties com el mieloma múltiple, l’amiloïdosi o determinades malalties autoinmunes, entre altres.
Està indicat en totes aquelles malalties que requereixin per a la seva curació una quimio-radioteràpia tan intensiva que produeixi una toxicitat medul·lar irreversible, però que no precisin l’acció antitumoral de las cèl·lules sanes d’un donant. És el cas de molts limfomes, algunes leucèmies agudes i alguns tumors sòlids. En moltes ocasions, el trasplantament autòleg s’aplica amb l’única finalitat de controlar temporalment la malaltia per considerar-se que no existeixen altres opcions vàlides o que aquestes no són acceptables pels riscos comporten. És el cas de les malalties com el mieloma múltiple, l’amiloïdosi o determinades malalties autoinmunes, entre altres.
En quines malalties es pot necessitar un trasplantament de medul·la òssia al·logènic?
El trasplantament de medul·la òssia de donant és un dels tractaments d’elecció en diversos tipus de leucèmia, però aquesta no és l’única malaltia que pot curar-se mitjançant aquest procediment.
- Les leucèmies
Les leucèmies agudes (leucèmia limfoblàstica aguda – LLA o leucèmia mieloide aguda – LMA) suposen la majoria dels casos pels quals està indicat un trasplantament al·logènic de cèl·lules mare. De fet, més del 50 % de les recerques de donant anònim compatible que realitza el Registre de Donants de Medul·la Òssia (REDMO) cada any és per a pacients de leucèmies agudes.
Les leucèmies que poden ser susceptibles de que el pacient hagi de sotmetre’s a un trasplantament de progenitors hematopoètics són essencialment: la leucèmia mieloide aguda i la leucèmia limfoblàstica aguda – LLA quan és d’alt risc.
No tots els pacients amb leucèmia requereixen un trasplantament al·logènic (d’un donant) de progenitors hematopoètics. Per exemple, només el 10 % dels nens que pateixen leucèmia limfoblàstica aguda (LLA) s’han de sotmetre a aquesta intervenció. A més, els pacients amb determinades leucèmies agudes, com per exemple la leucèmia aguda promielocítica, actualment no necessiten un trasplantament al·logènic. És també el cas de la majoria de leucèmies cròniques com la leucèmia mieloide crònica i la leucèmia limfàtica crònica. Tenint en compte això i que els pacients de més de 70 anys en principi no poden sotmetre’s a un trasplantament d’aquestes característiques, podem dir que un 20 % de malalts amb leucèmies agudes requereix un trasplantament al·logènic.
- Els limfomes
Els limfomes són un conjunt de malalties neoplàstiques (càncer) que es desenvolupen en el sistema limfàtic, que forma part del sistema immunitari del cos humà. Existeixen dos grans tipus de limfomes: el limfoma de Hodgkin (LH) i els limfomes no Hodgkin (LNH). Normalment, no és habitual que els pacients amb limfoma de Hodgkin se sotmetin a un trasplantament al·logènic, ja que aquesta malaltia pot remetre amb tractament de quimioteràpia i/o amb un autotrasplantament de progenitors encara que en casos en què no han funcionat aquests tractaments sí que es pot donar un trasplantament de donant familiar o no emparentat. A més, en l’actualitat, amb els avenços de la immunoteràpia, concretament de la teràpia CART (contingut en espanyol), la indicació de trasplantament sobretot al·logènic comença a ser molt infreqüent en aquesta malaltia.
Aproximadament, els pacients amb limfoma que es sotmeten a un trasplantament al·logènic cada any representen prop del 10 % de les indicacions de trasplantament, mentre que constitueixen la segona indicació més freqüent de trasplantament autòleg de progenitors hematopoètics
En el cas del limfoma B difús de cèl·lula gran (el tipus histològic de limfoma més freqüent), la indicació estàndard acceptada per la majoria d’organitzacions de trasplantament i societats científiques inclou realitzar trasplantament autòleg en pacients després d’una primera recaiguda, una cosa que succeeix en pràcticament el 50 % dels pacients amb aquest subtipus de limfoma, encara que aquesta indicació pot canviar en un futur proper amb la incorporació del CART (contingut en espanyol). En la resta de subtipus histològics, la indicació depèn de multitud de factors, de manera que la decisió de trasplantament ha d’individualitzar-se en molts casos i considerar-se en el context de cada pacient.
- Les síndromes mielodisplàstiques
En les síndromes mielodisplàstiques (SMD), les cèl·lules mare sanguínies produïdes per la medul·la òssia i encarregades de fabricar totes les cèl·lules de la sang, no maduren i, per tant, no es converteixen en glòbuls vermells, glòbuls blancs o plaquetes sanes.
En general, els casos lleus de SMD no acostumen a precisar cap tractament i poden mantenir-se estables durant anys. L’únic tractament amb finalitat curativa en les SMD és el trasplantament al·logènic de progenitors hematopoètics, però l’avançada edat de molts pacients i la toxicitat d’aquest procediment limiten que s’utilitzi gairebé només en pacients joves amb una SMD de mal pronòstic que disposen d’un donant adequat, que constitueixen una mica menys de la quarta part dels pacients
- L’aplàsia medul·lar
L’aplàsia medul·lar (o AM) consisteix en la desaparició de les cèl·lules mare de la medul·la òssia encarregades de la producció de totes les cèl·lules de la sang. Els pacients amb una aplàsia no greu poden ser pràcticament asimptomàtics i no precisar mesures de suport. El tractament d’elecció de les aplàsies medul·lars greus i molt greus en pacients joves és el trasplantament de medul·la òssia. En aquest cas la font de progenitors preferida continua sent la medul·la òssia.
- Les anomalies eritrocitàries congènites
Los eritròcits, (també anomenats glòbuls vermells o hematies) són els elements més nombrosos de la sang. L’hemoglobina és un dels seus principals components, i el seu objectiu és transportar l’oxigen cap als diferents teixits del cos. Les anomalies congènites dels eritròcits que poden resultar que el pacient s’hagi de sotmetre a un trasplantament de progenitors hematopoètics, idealment de medul·la òssia, són: l’anèmia de Fanconi, l’Alfa-talassèmia, la Beta-talassèmia Major, la drepanocitosi i les anèmies sideroblàstiques.
- Les alteracions de las cèl·lules plasmàtiques
Les alteracions de les cèl·lules plasmàtiques o gammapaties monoclonals són un grup de malalties que inclou diverses hemopaties malignes que es caracteritzen per un desordre de les cèl·lules plasmàtiques i de les immunoglobulines.
Les gammapaties monoclonals malignes que poden requerir un trasplantament de progenitors hematopoètics són sobretot el mieloma múltiple, primera indicació de trasplantament autòleg en l’actualitat, la leucèmia de cèl·lules plasmàtiques, la macroglobulinèmia de Waldeström i l’amiloidosi.
- Les immunodeficiències congènites
La immunodeficiència és un estat en el que el sistema immunitari no compleix amb el paper de protecció que li correspon deixant l’organisme vulnerable a les infeccions. Les immunodeficiències primàries (o congènites) es manifesten, tret d’algunes excepcions, des de la infància, i es deuen a defectes congènits que impedeixen el correcte funcionament del sistema immunitari.
Existeixen diferents tipus d’immunodeficiències congènites però són, en la seva majoria, extremadament excepcionals. La Immunodeficiència Severa Combinada (IDCS) seria la malaltia més majoritària dins d’aquest grup i, per a la seva curació, el trasplantament al·logènic de progenitors, idealment de medul·la òssia, és inevitable.
- Altres malalties
Podríem citar moltes altres malalties en què un trasplantament de progenitors hematopoètics és sovint l’única oportunitat de curació per al pacient, però moltes d’aquestes són minoritàries com altres neoplàsies com la mielofibrosi primària o idiopàtica; les histiocitosis, les malalties metabòliques de dipòsit o altres malalties no neoplàsiques.
Evidentment, aquesta informació que s’ofereix en cap moment pot reemplaçar la consulta amb un metge especialista. L’hematòleg d’un pacient és qui decideix quina intervenció és l’adequada en funció de l’edat del pacient, el seu estat físic i en quin grau la malaltia ha avançat, d’acord amb el centre de referència de trasplantament si no és el mateix centre on atenen el pacient. La decisió d’un trasplantament ha de ser consensuada.
Què és la compatibilitat HLA i per què és important?
El sistema immunitari del nostre organisme és un sistema de reconeixement i resposta que compleix amb la funció de diferenciar el que és propi del que és aliè i assegurar la defensa del cos davant d’agents estranys com ara, per exemple, microorganismes infecciosos, cèl·lules neoplàstiques (cancerígenes), o cèl·lules normals trasplantades d’una altra persona.
En els trasplantaments de medul·la òssia al·logènics (procedents d’un donant) es requereix la màxima compatibilitat d’HLA (el sistema d’antigens leucocitaris humans). Pots llegir més sobre el funcionament del sistema HLA i per què alguns germans són o no compatibles al nostre blog: Què és l’HLA i com funciona? (contingut en espanyol)
Què és la Malaltia Empelt contra Receptor?
La Malaltia Empelt contra Receptor (MECR) és una complicació relativament freqüent (succeeix en el 30-60 % dels casos) després d’un trasplantament de cèl·lules mare de la sang (medul·la òssia, sang perifèrica o sang del cordó umbilical) i que pot arribar a ser molt greu, inclús mortal, si bé la majoria de casos responen amb el tractament corticoide que continua sent d’elecció. Bàsicament succeeix perquè els limfòcits T del donant (anomenats al·lo-reactius) reconeixen com a “estranys” marcadors de les cèl·lules del receptor.
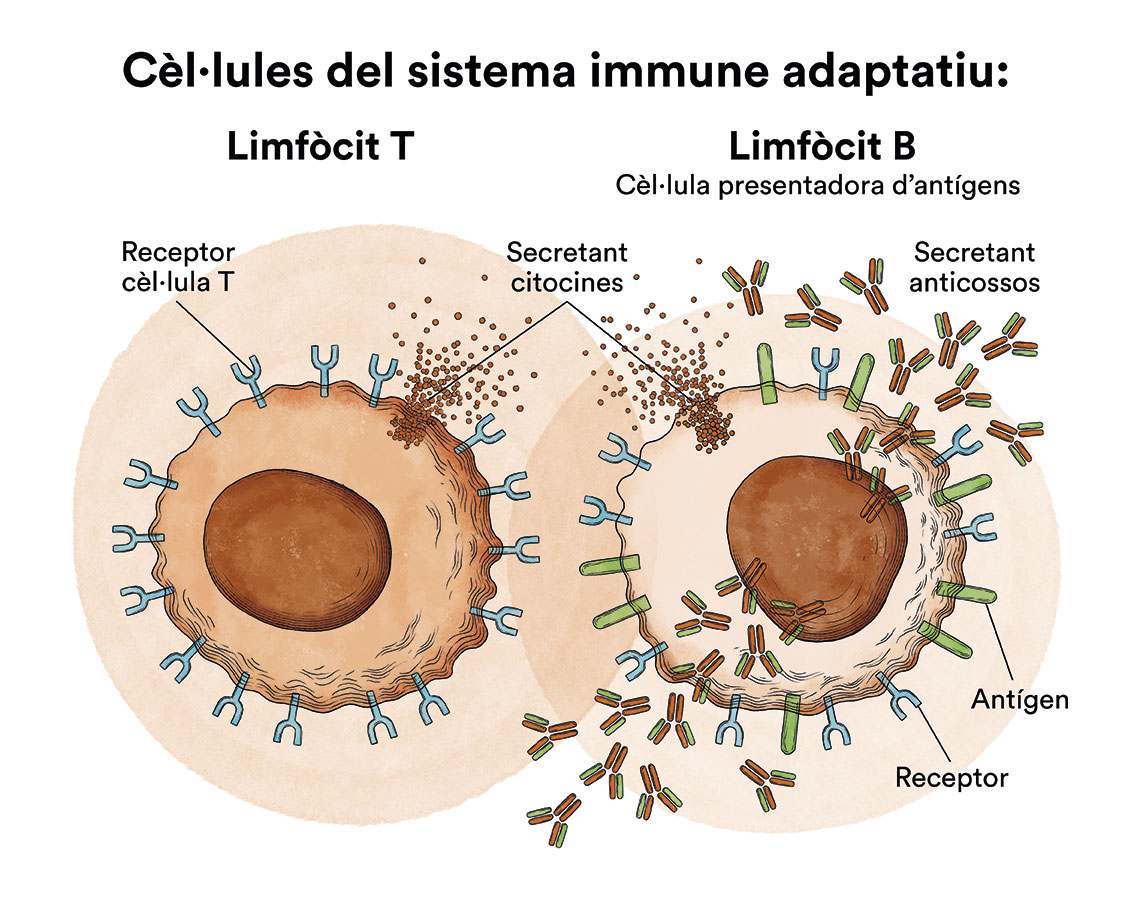
Per aquesta raó, després del trasplantament al·logènic és necessari l’ús del tractament immunosupressor (“anti-rebuig”) com ciclosporina, tacrolimús, micofenolat, que es mantindrà durant un període de temps variable segons la tolerància i evolució de cada pacient i de la seva malaltia de base. La MECR pot ser aguda (que apareix sobretot en els primers 100 dies després del trasplantament) i crònica, amb diferents manifestacions i graus, i pot ocórrer en qualsevol moment després que el trasplantament implanti, és a dir, des que la medul·la nova comenci a funcionar. És un motiu freqüent de consulta una vegada que el pacient està ja ambulatori, i també d’ingrés hospitalari quan el pacient requereix tractament intravenós (per exemple, per afectació gastrointestinal que impedeix la tolerància oral). La MECR aguda es manifesta sobretot a la pell (envermelliment i picor, com si s’hagués estat al sol), seguit del tub digestiu (nàusees, diarrees) i fetge (augment de bilirubina en sang que pot arribar a donar una coloració groguenca de la pell, el que es coneix per icterícia). La forma crònica té múltiples formes de manifestar-se i pot condicionar que el tractament immunosupressor s’allargui durant anys. Al blog de la Fundació trobaràs una explicació senzilla i divulgativa per entendre la importància de la compatibilitat HLA i per què succeeix la Malaltia Empelt contra Receptor (MECR).
Qui i com es busca un donant HLA compatible?
Tal com s’ha anat explicant anteriorment, sovint l’única oportunitat de curació per a molts pacients de leucèmia o d’altres hemopaties malignes és un trasplantament de medul·la òssia, sang perifèrica o sang de cordó umbilical (progenitors hematopoètics). No obstant això, 3 de cada 4 pacients no disposaran d’un familiar compatible.
Davant d’aquesta situació, la Fundació Josep Carreras contra la Leucèmia va crear, el 1991, el Registre de Donants de Medul·la Òssia (REDMO) a l’Estat espanyol.

El seu objectiu? Aconseguir que tots els pacients amb leucèmia (o altres malalties de la sang) que precisaven d’un trasplantament al·logènic per a la seva curació, i no tenien un donant familiar compatible, poguessin accedir-hi mitjançant una donació de medul·la òssia procedent d’un donant voluntari no emparentat. Amb els anys, a la medul·la òssia es van afegir la sang perifèrica i les unitats de sang de cordó umbilical, criopreservades als bancs de cordó umbilical, fet que facilita encara més l’accés a aquest tipus de trasplantament. Fins al moment de la creació del REDMO, els pacients espanyols no podien accedir als registres de donants que altres països desenvolupats ja havien creat. Òbviament, això suposava una important limitació per a la curació de moltíssims pacients.
La Fundació Josep Carreras va aconseguir establir mecanisme de col·laboració amb els registres de donants de diversos països europeus i d’Amèrica del Nord, amb la qual cosa va poder oferir als pacients i als equips mèdics la possibilitat d’accedir als milions de donants que en aquell moment ja havien prestat el seu consentiment a realitzar una donació de medul·la en cas que algun pacient de qualsevol lloc del món el necessités.
El desenvolupament ple del REDMO es va aconseguir el 1994 amb la seva integració en la xarxa assistencial pública del Sistema Nacional de Salut, mitjançant la firma del primer Acord Marc entre la Fundació Josep Carreras i el Ministeri de Sanitat, a través de la Organització Nacional de Trasplantaments (ONT).
En aquest Acord s’estableix que el REDMO és responsable de la gestió de la base de dades dels donants voluntaris espanyols, de la recerca de donants compatibles per als pacients espanyols i de la coordinació del transport de la medul·la òssia, sang perifèrica o sang de cordó umbilical des del lloc d’obtenció al centre de trasplantament. A més, la Fundació té subscrits convenis de col·laboració amb totes les Comunitats Autònomes per garantir la coordinació en les tasques de recerca de donants no emparentats i obtenció i transport del producte.
Les recerques que realitza el REDMO es financen principalment amb pressupostos del sistema sanitari públic, concretament dels hospitals que les sol·liciten.
El Registre de Donants de Medul·la Òssia (REDMO) és l’únic programa autoritzat a l’Estat espanyol per gestionar les recerques de donants de cel·lules mare de la sang no emparentats, per als pacients atesos en els centres espanyols que ho requereixen, i l’únic registre de donants autoritzat per gestionar les obtencions de cèl·lules mare de la sang dels donants residents al nostre país. El REDMO està interconnectat amb la xarxa internacional de registres i, per tant, pot accedir als donants voluntaris i a les unitats de sang de cordó umbilical disponibles a qualsevol part del món: més de 40 milions de donants i més de 700.000 unitats de sang de cordó umbilical. El REDMO rep, a més, sol·licituds de recerca de donants espanyols compatibles per a pacients estrangers cursades pels registres d’altres països.
Els últims 35 anys s’han pogut realitzar més de 13.000 trasplantaments arreu del món gràcies a algun donant anònim localitzat pel Registre de Donants de Medul·la Òssia de la Fundació Josep Carreras.
- Memòries anuals REDMO. Fundació Josep Carreras
Enllaços d'interès sobre el trasplantament de progenitors hematopoètics
- Guia el Trasplantament de Medul·la òssia per al pacient. Fundació Josep Carreras
- Cercant medul·la, cercant vida: Com es realitza la recerca d’un donant compatible? Fundació Josep Carreras
- El viatge del Pedro: vídeo informatiu sobre el trasplantament de progenitors hematopoètics. Fundación Más que ideas
- Recomanacions a l’alta després del trasplantament de progenitors hematopoètics. Fundación Leucemia y Linfoma – Hospital de la Princesa
- El trasplantament de cèl·lules formadores de la sang. National Cancer Institute
- REDMO, 30 anys imparables. Fundació Josep Carreras
Enllaços d'interès sobre altres temes relacionats amb el trasplantament de progenitors hematopoètics
ALIMENTACIÓ
- Como mantenir una alimentació saludable durant el tractament? Fundació Josep Carreras contra la leucèmia.
- Guia de nutrició Leukemia & Lymphoma Society.
- Dieta i càncer BreastCancer.org.
ALTRES
- Idees sobre què endur-me a una cambra d’aïllament Fundació Josep Carreras contra la leucèmia.
- Consells de viatge per a persones amb càncer Fundació Josep Carreras contra la leucèmia.
- Manual de fisioteràpia en pacients hematològics i trasplantats Fundació Josep Carreras contra la leucèmia.
- Prevenció i tractament de la mucositis oral Fundació Josep Carreras contra la leucèmia.
- La higiene bucodental en el pacient onco-hematològic Fundació Josep Carreras contra la leucèmia.
- Manual fertilitat: Patir un càncer de la sang i ser pare o mare Fundació Josep Carreras contra la leucèmia.
- La cura de la pell en el pacient onco-hematològic Fundació Josep Carreras contra la leucèmia.
- Manual Estètica Oncològica Fundació Josep Carreras contra la leucèmia.
- Leucèmia i sexualitat Fundació Josep Carreras contra la leucèmia.
- 7 formes de posar-se un mocador Fundació Josep Carreras contra la leucèmia.
MANUALS DE SUPORT PER A NENS
- Com enfrontar-se a la leucèmia i el limfoma en nens? Leukemia & Lymphoma Society.
- VIURE APRENENT. Protocol d’actuació per a alumnes amb càncer AFANION.
- Guia de suport per a pares de nens oncològics ASION.
- Guia per a joves i adolescents amb càncer ASION.
- Alumnat amb càncer. Guia per a docents ASION.
- La importància del comportament dels pares quan un nen té càncer ASION.
- El meu fill té càncer. Què faig? FARO.
- Conte“La princesa Luzie i els cavallers de la quimio” ASPANAFOA.
- Conte“Anem a quimioteràpia”
- Conte“Anem a radioteràpia”.
- Conte “Gasparín Súper Quimio” Federación Española de Padres de Niños con Cáncer.
- Vídeo “Charlie Brown i la leucèmia’.
- Conte “El Toby i la màquina voladora”.
- Conte “La fada de les estrelles” AECC.
- Conte “La Lina, la petita oreneta” Osakidetza.
Enllaços d'interès: entitats locals/provincials o estatals que poden proveir-vos de recursos i serveis especialitzats en leucèmia o en pacients oncològics:
A l’Estat espanyol existeix un gran teixit associatiu per a pacients amb càncer hematològic que, en molts casos, pot informar-vos, assessorar-vos i inclús, realitzar alguns tràmits. Aquests són els contactes, per Comunitats Autònomes, d’algunes de les associacions:
Totes aquestes organitzacions són externes a la Fundació Josep Carreras.
ESTATAL
- AMILO (Asociación Española de Amiloidosis)
- AEAL (ASOCIACIÓN ESPAÑOLA DE AFECTADOS POR LINFOMA, MIELOMA y LEUCEMIA)
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Present a les diferents províncies i a moltes localitats. Contacteu amb la seu més propera o truqueu al 900 100 036 (24h).
- AELCLES (Agrupación Española contra la Leucemia y Enfermedades de la Sangre)
- CEMMP (Comunidad Española de Pacientes de Mieloma Múltiple)
- FUNDACIÓ JOSEP CARRERAS CONTRA LA LEUCÈMIA
- FUNDACIÓN SANDRA IBARRA
- GEPAC (GRUPO ESPAÑOL DE PACIENTES CON CÁNCER)
- MPN España (Asociación de Afectados Por Neoplasias Mieloproliferativas Crónicas)
ANDALUSIA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Present a les diferents províncies i a moltes localitats. Contacteu amb la seu més propera.
- ALUSVI (ASOCIACIÓN LUCHA Y SONRÍE POR LA VIDA). Sevilla
- APOLEU (ASOCIACIÓN DE APOYO A PACIENTES Y FAMILIARES DE LEUCEMIA). Cadis
ARAGÓ
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Present a les diferents províncies i a moltes localitats. Contacteu amb la seu més propera.
- ASPHER (ASOCIACIÓN DE PACIENTES DE ENFERMEDADES HEMATOLÓGICAS RARAS DE ARAGÓN)
- DONA MÉDULA ARAGÓN
ASTÚRIES
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Present a les diferents províncies i a moltes localitats. Contacteu amb la seu més propera.
- ASTHEHA (ASOCIACIÓN DE TRASPLANTADOS HEMATOPOYÉTICOS Y ENFERMOS HEMATOLÓGICOS DE ASTURIAS)
CANTÀBRIA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Present a les diferents províncies i a moltes localitats. Contacteu amb la seu més propera.
CASTELLA-LA MANXA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Present a les diferents províncies i a moltes localitats. Contacteu amb la seu més propera.
CASTELLA I LLEÓ
- ABACES (ASOCIACIÓN BERCIANA DE AYUDA CONTRA LAS ENFERMEDADES DE LA SANGRE)
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Present a les diferents províncies i a moltes localitats. Contacteu amb la seu més propera.
- ALCLES (ASOCIACIÓN LEONESA CON LAS ENFERMEDADES DE LA SANGRE). Lleó.
- ASCOL (ASOCIACIÓN CONTRA LA LEUCEMIA Y ENFERMEDADES DE LA SANGRE). Salamanca.
CATALUNYA
- ASSOCIACIÓ FÈNIX. Solsona
- FECEC (FEDERACIÓ CATALANA D’ENTITATS CONTRA EL CÀNCER
- FUNDACIÓ KÁLIDA. Barcelona
- FUNDACIÓ ROSES CONTRA EL CÀNCER. Roses
- LLIGA CONTRA EL CÀNCER COMARQUES DE TARRAGONA I TERRES DE L’EBRE. Tarragona
- MielomaCAT
- ONCOLLIGA BARCELONA. Barcelona
- ONCOLLIGA GIRONA. Girona
- ONCOLLIGA COMARQUES DE LLEIDA. Lleida
- ONCOVALLÈS. Vallès Oriental
- OSONA CONTRA EL CÀNCER. Osona
- SUPORT I COMPANYIA. Barcelona
- VILASSAR DE DALT CONTRA EL CÀNCER. Vilassar de Dalt
COMUNITAT VALENCIANA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Present a les diferents províncies i a moltes localitats. Contacteu amb la seu més propera.
- ASLEUVAL (ASOCIACIÓN DE PACIENTES DE LEUCEMIA, LINFOMA, MIELOMA Y OTRAS ENFERMEDADES DE LA SANGRE DE VALENCIA)
EXTREMADURA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Present a les diferents províncies i a moltes localitats. Contacteu amb la seu més propera.
- AFAL (AYUDA A FAMILIAS AFECTADAS DE LEUCEMIAS, LINFOMAS; MIELOMAS Y APLASIAS)
- AOEX (ASOCIACIÓN ONCOLÓGICA EXTREMEÑA)
GALÍCIA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Present a les diferents províncies i a moltes localitats. Contacteu amb la seu més propera.
- ASOTRAME (ASOCIACIÓN GALLEGA DE AFECTADOS POR TRASPLANTES MEDULARES)
ILLES BALEARS
- ADAA (ASSOCIACIÓ D’AJUDA A L’ACOMPANYAMENT DEL MALALT DE LES ILLES BALEARS)
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Present a les diferents províncies i a moltes localitats. Contacteu amb la seu més propera.
ILLES CANÀRIES
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Present a les diferents províncies i a moltes localitats. Contacteu amb la seu més propera.
- AFOL (ASOCIACIÓN DE FAMILIAS ONCOHEMATOLÓGICAS DE LANZAROTE)
- FUNDACIÓN ALEJANDRO DA SILVA
LA RIOJA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Present a les diferents províncies i a moltes localitats. Contacteu amb la seu més propera.
MADRID
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Present a les diferents províncies i a moltes localitats. Contacteu amb la seu més propera.
- AEAL (ASOCIACIÓN ESPAÑOLA DE LEUCEMIA Y LINFOMA)
- CRIS CONTRA EL CÁNCER
- FUNDACIÓN LEUCEMIA Y LINFOMA
MÚRCIA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Present a les diferents províncies i a moltes localitats. Contacteu amb la seu més propera.
NAVARRA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Present a les diferents províncies i a moltes localitats. Contacteu amb la seu més propera.
PAÍS BASC
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Present a les diferents províncies i a moltes localitats. Contacteu amb la seu més propera.
- PAUSOZ-PAUSO. Bilbao
CIUTATS AUTÒNOMES DE CEUTA I MELILLA
- AECC CEUTA (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER)
- AECC MELILLA (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER)
Suport i ajuda
Et convidem també a seguir-nos a les nostres xarxes socials principals (Facebook, Twitter i Instagram) on sovint compartim testimonis de superació.
Si resideixes a l’Estat espanyol, també pots posar-te en contacte amb nosaltres enviant-nos un correu electrònic a imparables@fcarreras.es perquè t’ajudem a posar-te en contacte amb altres persones que han superat aquesta malaltia.
* D’acord amb la Llei 34/2002 de Serveis de la Societat de la Informació i el Comerç Electrònic (LSSICE), la Fundació Josep Carreras contra la Leucèmia informa que tota la informació mèdica disponible a www.fcarreras.org ha estat revisada i acreditada pel Dr. Enric Carreras Pons, Col·legiat núm. 9438, Barcelona, Doctor en Medicina i Cirurgia, Especialista en Medicina Interna, Especialista en Hematologia i Hemoteràpia i Consultor sènior de la Fundació; i per la Dra. Rocío Parody Porras, Col·legiada núm. 35205, Barcelona, Doctora en Medicina i Cirurgia, Especialista en Hematologia i Hemoteràpia i adscrita a la Direcció mèdica del Registre de Donants de Medul·la Òssia (REDMO) de la Fundació).


