Terapias biológicas (inmunoterapias)
La terapia biológica consiste en un tratamiento para tratar el cáncer que utiliza el sistema inmunitario del cuerpo para así poder destruir las células cancerosas.
La información proporcionada en www.fcarreras.org sirve para apoyar, no reemplazar, la relación que existe entre los pacientes/visitantes de este sitio web y su médico.
¿Qué es una terapia biológica o inmunoterapia y para qué sirve?
 Las terapias biológicas o inmunoterapias utilizan elementos del sistema inmunológico del propio organismo para atacar al cáncer. Algunas de estas terapias son muy recientes y actualmente existen muchas investigaciones en este sentido. En algunos casos se trata todavía de tratamientos en plena investigación, por lo que algunas de las opciones de la terapia biológica pueden estar únicamente accesibles dentro de ensayos clínicos.
Las terapias biológicas o inmunoterapias utilizan elementos del sistema inmunológico del propio organismo para atacar al cáncer. Algunas de estas terapias son muy recientes y actualmente existen muchas investigaciones en este sentido. En algunos casos se trata todavía de tratamientos en plena investigación, por lo que algunas de las opciones de la terapia biológica pueden estar únicamente accesibles dentro de ensayos clínicos.
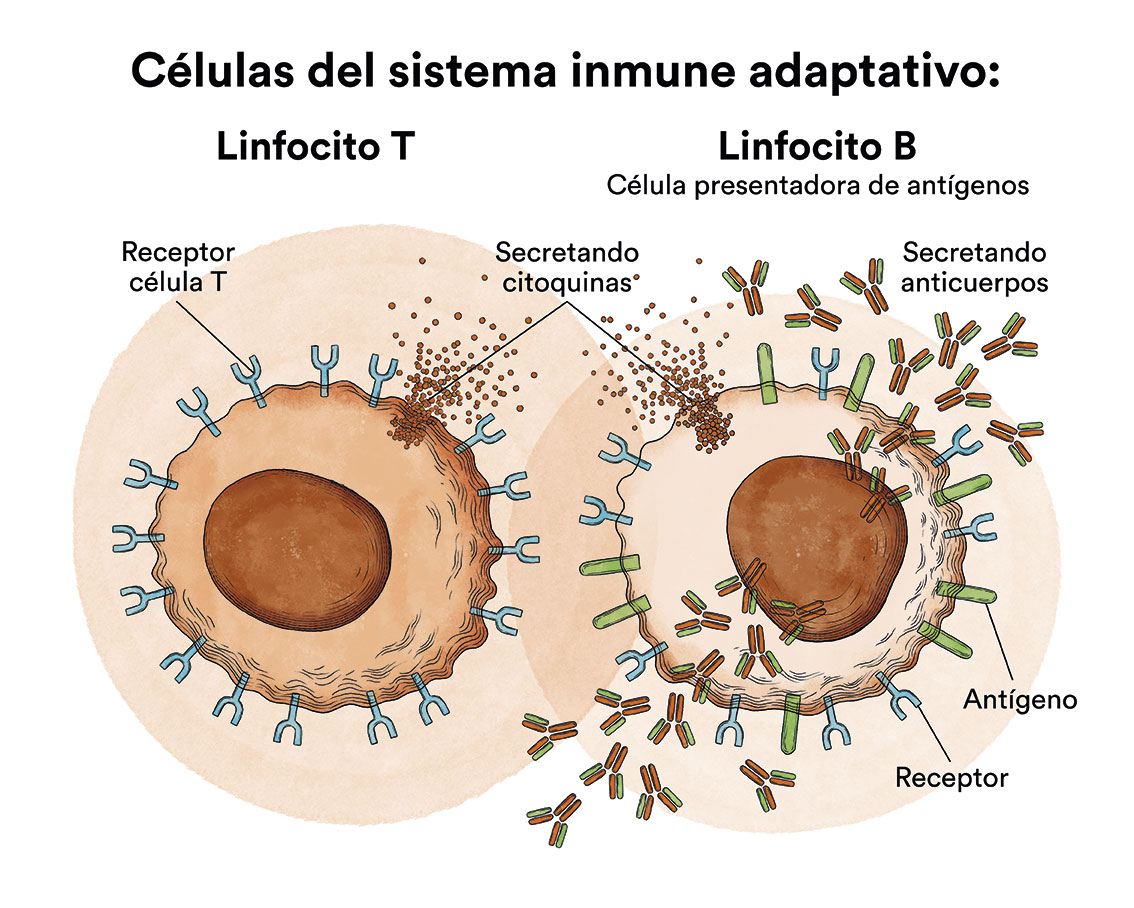
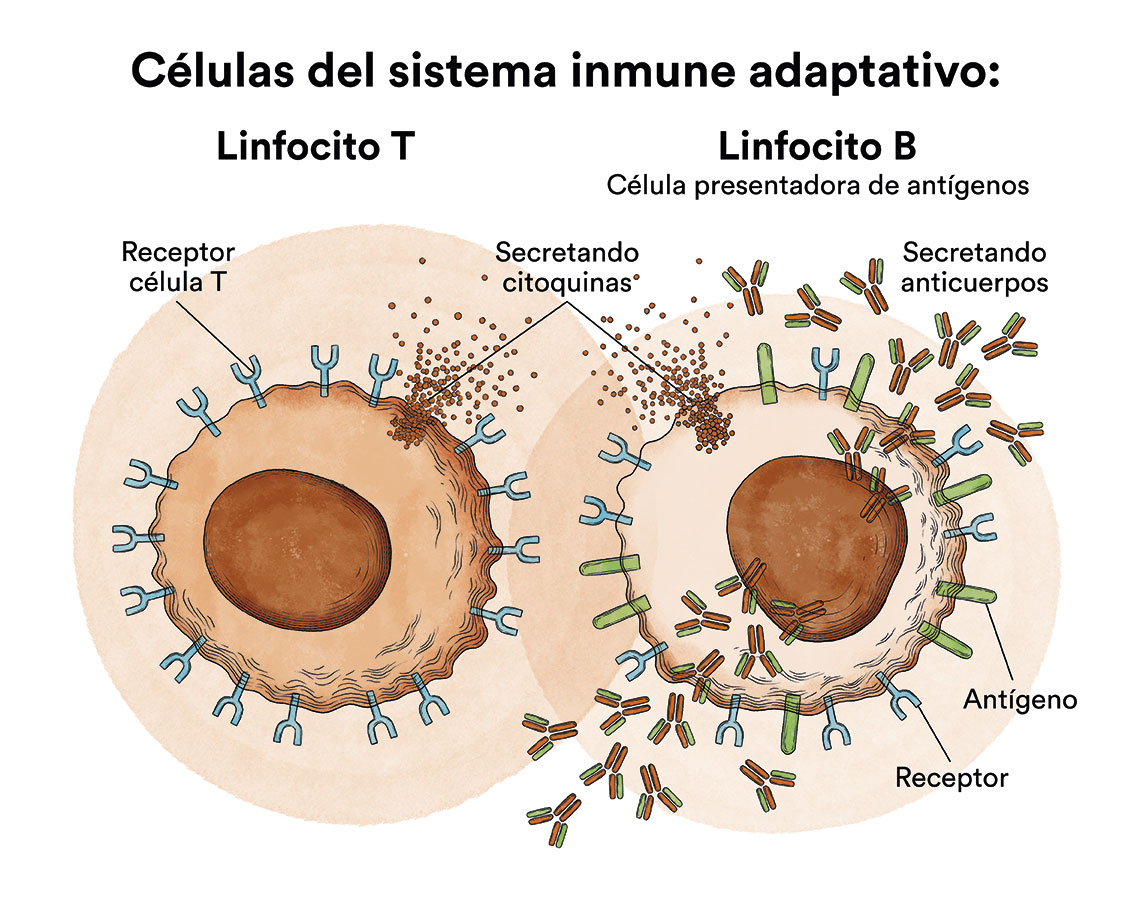
El sistema inmune de nuestro cuerpo tiene la capacidad de reconocer y atacar los elementos extraños a él. Es una compleja red de células, tejidos y órganos que, juntos, ayudan al cuerpo a combatir infecciones y otras enfermedades. Cuando los gérmenes como bacterias o virus invaden el cuerpo, los atacan y se multiplican. El sistema inmune defiende a nuestro cuerpo contra sustancias que considera dañinas o extrañas. Estas sustancias se llaman antígenos. Cuando el sistema inmunitario reconoce un antígeno, lo ataca. A esto se le llama respuesta inmune. Parte de esta respuesta es producir anticuerpos. Los anticuerpos son proteínas que actúan para atacar, debilitar y destruir antígenos.
Uno de los elementos más importantes de este sistema inmune son los linfocitos. Se trata de un tipo de glóbulo blanco elaborada en la médula ósea; se encuentra en la sangre y el tejido linfático. Los dos tipos principales de linfocitos son los linfocitos B y los linfocitos T. Los linfocitos B elaboran anticuerpos y los linfocitos T ayudan a destruir las células tumorales y a controlar las respuestas inmunitarias.
Estos linfocitos se crean en la médula ósea (Ver Leucemia, médula ósea y células sanguíneas), la ‘fábrica de la sangre’ del cuerpo. La médula ósea es un tejido esponjoso que se encuentra en el interior de algunos de los huesos del cuerpo como las crestas ilíacas (hueso de la cadera), el esternón o los huesos del cráneo. En el lenguaje coloquial se le llama tuétano. No debe confundirse con la médula espinal ya que no tienen nada que ver. Sus funciones son totalmente distintas. La médula espinal se encuentra en la columna vertebral y transmite los impulsos nerviosos desde el cerebro hacia todo el cuerpo y viceversa.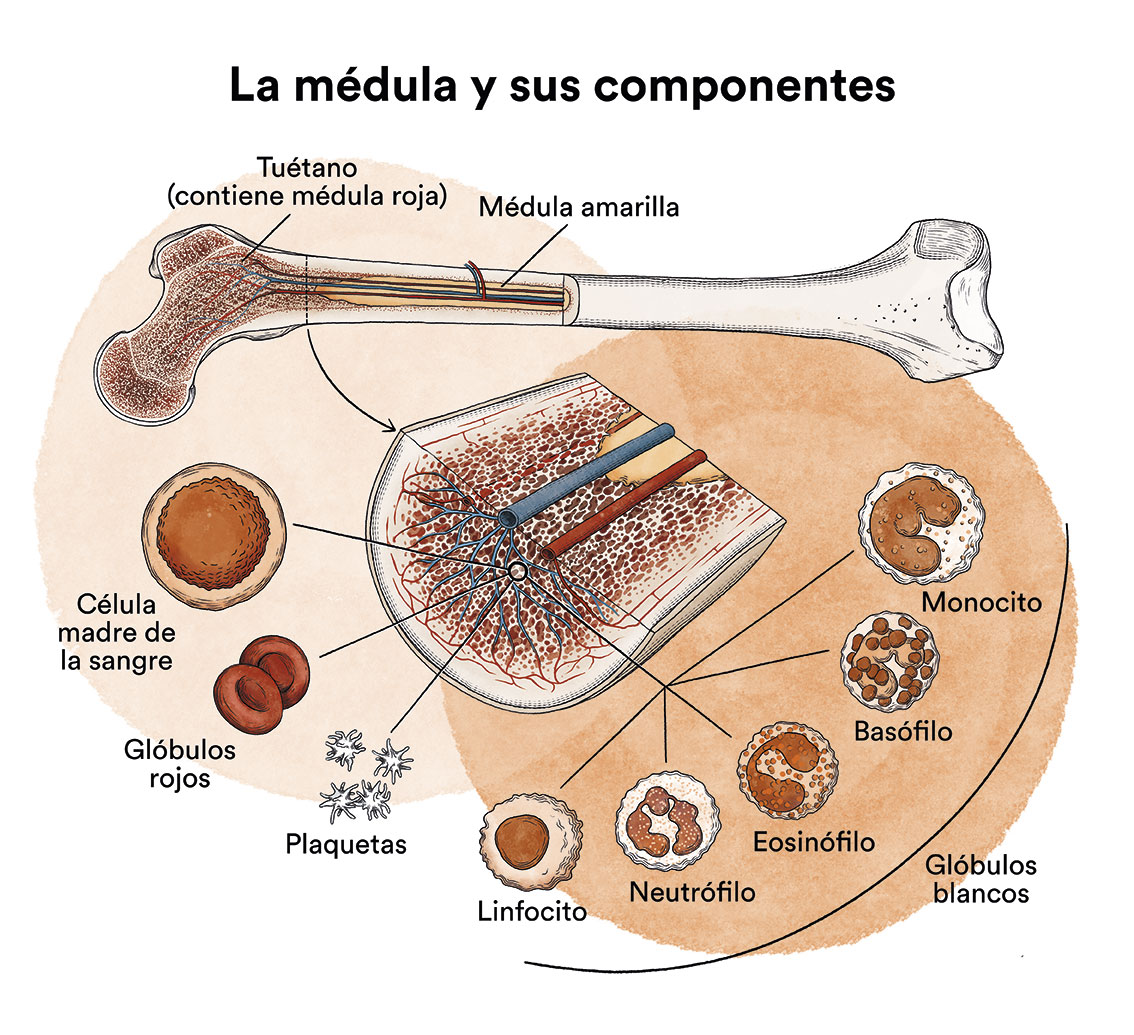
Las terapias biológicas tienen como objetivo conseguir que el sistema inmunitario detecte y trate de eliminar las células cancerosas. Sin embargo, las células cancerosas a veces pueden camuflarse o incluso desactivar o inhibir al sistema inmunitario para que este no actúe. Por ejemplo, algunas células cancerosas tienen mutaciones genéticas que hacen que sean menos visibles al sistema inmunitario, algunas tienen proteínas en su superficie que hacen que se “apaguen” las células del sistema inmunitario u otras crean un microclima alrededor del tumor que interfiere con la eficacia del sistema inmune. Por eso, hay terapias biológicas que activan el sistema inmune para que actúe y otras que también hacen “visibles” a estas células cancerosas.
¿Qué tipos de terapias biológicas o inmunoterapias hay y cómo funcionan?
Veamos algunos de los principales tipos de terapias biológicas que se pueden usar en el tratamiento de la leucemia, los linfomas u otros cánceres de la sangre:
Los anticuerpos monoclonales
Como se ha comentado anteriormente, los linfocitos B de nuestro organismo elaboran los anticuerpos para que el sistema inmune luche contra las sustancias extrañas, los antígenos. Un anticuerpo es una proteína que circula por el organismo y, cuando encuentra un antígeno, se adhiere a él. Estas y otras células del sistema inmunitario presentan estos antígenos y activan a otras células del sistema inmune para que los ataquen.
Un anticuerpo monoclonal es una proteína artificial que actúa como anticuerpo anticuerpo creado y diseñado em laboratorio para que ataque a un antígeno en particular que expresa la célula cancerosa.
A nivel de investigación, se han detectado antígenos específicos de algunas células de algunos tipos de cáncer. Por ello, se han desarrollado y se están creando distintos tipos de anticuerpos monoclonales. Cuando se habla de anticuerpos monoclonales, se habla de terapias dirigidas porque estos tienen un objetivo específico en la célula cancerosa que encuentran; se unen al antígeno específico de la célula cancerosa para que esta sea finalmente eliminada.
Los anticuerpos monoclonales se conocen como mAbs, por ello, sus fármacos tienen nombres que acaban en -mab. Algunos se llaman “biespecíficos”, puesto que están compuestos por partes de dos mAbs diferentes, lo que significa que pueden adherirse a dos proteínas diferentes al mismo tiempo.
A nivel de ejemplo podemos citar el brentuximab, anticuerpo dirigido frente a la molécula CD30 y aprobado para algunos tipos de linfomas como el de Hodgkin; o el blinatumomab, dirigido frente al CD19 y al CD3, y utilizado en algunos tipos de leucemias agudas.
Más info:
– Anticuerpos monoclonales y sus efectos secundarios. National Cancer Institute
Inmunoterapia CAR-T (o CAR-T cells)
Un linfocito T es una célula de nuestro propio organismo, un tipo de glóbulo blanco creado por nuestra médula ósea. Los linfocitos T, que se desarrollan en el timo, participan activamente en la respuesta inmunitaria celular de nuestro organismo. Los linfocitos T tienen un receptor especial en la membrana de las células que es específico de ellos y se llama, en inglés, T cell receptor.
Las células tumorales expresan unos receptores en sus membranas. En cada subtipo de la enfermedad, estas células, y, por lo tanto, los receptores, son distintos y se denominan con “nombres” diferentes. Por ejemplo, los receptores de las células de una leucemia linfoblástica aguda o de algunos linfomas no Hodgkin de tipo B como el linfoma no Hodgkin de células B grandes, se llaman CD19; los del linfoma de Hodgkin o de algunos tipos de linfomas no Hodgkin de tipo T, CD30; o los del mieloma múltiple, CD38. Estos “CD” (cúmulo de diferenciación) son antígenos celulares que se expresan en las membranas de las células tumorales y están formados por cadenas de aminoácidos.
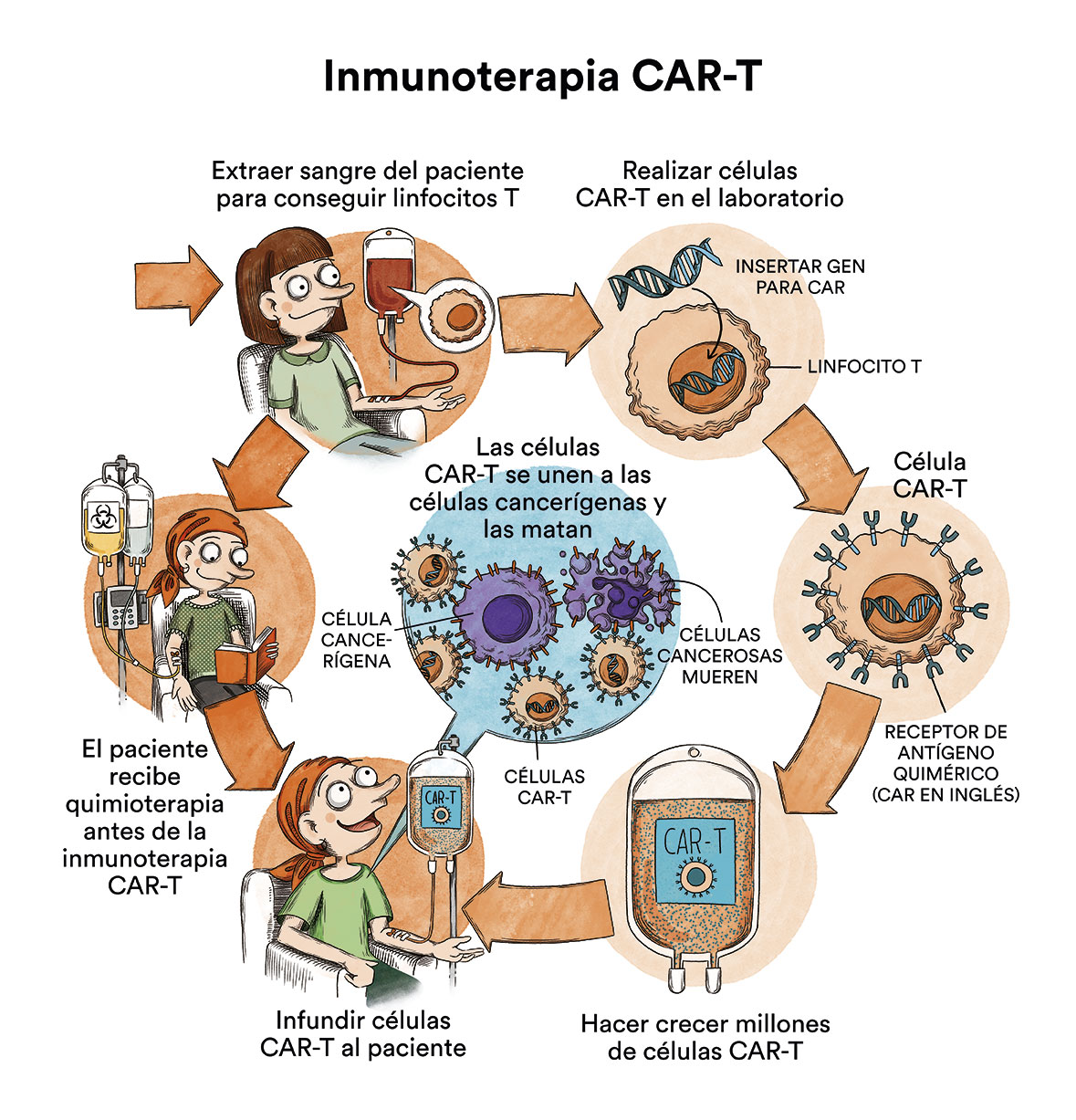
Pero, volvamos a los linfocitos T. Como ya hemos dicho anteriormente, estos están “entrenadas” para generar respuesta inmune: para matar células extrañas del organismo. Estos linfocitos T erradican muchas células extrañas que se encuentran, pero no todas y no específicamente. Un CART podría definirse, como “un calibrado de estas células”. Sería coger estos linfocitos T que ya tiene el paciente y saben destruir células, y diseñarlos en laboratorio concretamente para acabar con los receptores concretos de las células tumorales: CD19, CD30, CD38…. según la enfermedad que se esté tratando.
Cuando se realiza un CART, primero se extraen los linfocitos T del propio paciente a tratar. Mediante un virus con periodo de incubación muy largo como un lentvirus, los inmunólogos infectaran a estos linfocitos T con un virus perpetuo anti-CD19, por ejemplo, en el caso de las leucemias linfoblásticas B y algunos tipos de linfomas B, y los multiplicaran en el laboratorio, específicamente, en una sala blanca. Una sala blanca es una sala especialmente diseñada para obtener bajos niveles de contaminación. Debe tener los parámetros ambientales estrictamente controlados: partículas en aire, temperatura, humedad, flujo de aire, presión interior del aire, iluminación…
A posteriori, tras un ciclo de acondicionamiento con quimioterapia, se infundirán estas células anti-CD19 de nuevo en el paciente. De esta manera, en el paciente quedarán unos linfocitos T perpetuos cargados con “armamento anti-CD19” que se llamarán CART anti-CD19.
Si deseas conocer más sobre la inmunoterapia CAR-T, saber cómo se creó y en qué hospitales está disponible, consulta “Inmunoterapia CART o como rediseñar las propias células para atacar al cáncer” en el blog Imparables contra la leucemia.
Juanxo, 25 años
Leucemia linfoblástica aguda.
Inhibidores de check-points
El sistema inmune de nuestro organismo es un sistema muy controlado. Ha de actuar, pero de forma regulado ya que, si se descontrolara, puede llevar a situaciones de “colapso”. Por ejemplo, ante una infección, si nuestro sistema inmunitario responde de manera muy pobre, será un problema importante para combatir la infección y no se conseguirá. Pero si el sistema inmune “se pasa”, se produce una inflamación brutal en nuestro organismo. Esta manifestación clínica, muy grave, se denomina “tormenta de citoquinas” o síndrome por liberación de citoquinas”. Por ello, en nuestro cuerpo existen unos puntos de control inmunitarios llamados check-points.
Cuando se va a producir la respuesta inmune, y las proteínas de la superficie de los linfocitos T se unen a otras proteínas por ejemplo de una célula sana, los puntos de control inmunitario se lanzan y envían una señal de “apagado” a las células T para impedir que ataque la célula sana. Pero si ocurre cuando el linfocito T va a atacar una célula tumoral, esto puede impedir que el sistema inmunitario destruya el cáncer.
Los fármacos llamados inhibidores de puntos de control bloquean las proteínas de puntos de control para que no se unan con otras proteínas. Esto impide que se envíe la señal de “apagado”, para permitir que las células T destruyan las células cancerosas. Sería un “levantamiento de barreras” para ayudar al sistema inmune a combatir el cáncer. Por ejemplo, en algunos tipos de linfoma se usan fármacos como el pembrolizumab o el nivolumab, que tienen como objetivo la proteína PD-1, a la que inhiben permitiendo que los linfocitos T actúen contra células cancerosas.
– Inhibidores de puntos de control. National Cancer Institute
¿Cuáles son los efectos secundarios de las inmunoterapias?
Efectivamente, ayudar al sistema inmune a combatir mejor el cáncer tiene un precio y sí, existen efectos secundarios de estos tratamientos que varían en función del tipo de tratamiento. Uno de los efectos secundarios comunes es el síndrome de liberación de citocinas, que consiste en una respuesta inflamatoria sistémica (de todo el organismo) y que puede variar desde fiebre persistente y síntomas leves de dolor de cabeza o rash hasta cuadros graves de hipotensión, confusión, alteración hepática y renal, por lo que un control estrecho de los efectos secundarios es indispensable sobre todo al inicio del tratamiento por profesionales especialistas.
- Nuevos fármacos, nuevos efectos secundarios: complicaciones de inmunoterapia del cáncer. National Cancer Institute
Enlaces de interés sobre otros temas relacionados con las inmunoterapias
- Inmunoterapia CART o como rediseñar las propias células para atacar al cáncer. Fundación Josep Carreras contra la Leucemia
- La tormenta de citoquinas, la leucemia y el coronavirus. Fundación Josep Carreras contra la Leucemia
- CART T cells. Grupo español de Trasplante Hematopoyético
* De acuerdo con la Ley 34/2002 de Servicios de la Sociedad de la Información y el Comercio Electrónico (LSSICE), la Fundación Josep Carreras contra la Leucemia informa que toda la información médica disponible en www.fcarreras.org ha sido revisada y acreditada por el Dr. Enric Carreras Pons, Colegiado nº 9438, Barcelona, Doctor en Medicina y Cirugía, Especialista en Medicina Interna, Especialista en Hematología y Hemoterapia y Consultor senior de la Fundación; y por la Dra. Rocío Parody Porras, Colegiada nº 35205, Barcelona, Doctora en Medicina y Cirugía, Especialista en Hematología y Hemoterapia y adscrita a la Dirección médica del Registro de Donantes de Médula Ósea (REDMO) de la Fundación).


