Les immunodeficiències primàries
La informació proporcionada a www.fcarreras.org serveix per donar suport, no reemplaçar-la, a la relació que existeix entre els pacients/visitants d’aquest lloc web i del seu metge.

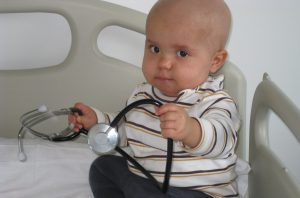
Cassià
Immunodeficiència Severa Combinada.
“Aquest sóc jo ara. Em dic Cassià i sóc un Imparable contra la immunodeficiència severa combinada (també coneguda com la síndrome del nen bombolla) des que era un nadó. Quan només tenia 6 mesos, vaig ingressar a l’hospital pensant que tenia meningitis, però la suposada meningitis va acabar en un diagnòstic completament diferent. Per mi, el trasplantament de medul·la òssia d’un donant compatible era l’única via de curació, i des de la Fundació Josep Carreras em van localitzar aquesta oportunitat esperada. Com podeu veure, estic genial, estudiant i passant les meves revisions anuals. També toco la bateria, canto, participo en un grup de tamborinaires… Vaja, aprofito qualsevol ocasió per bolcar-me amb tot allò que em fa feliç”.
Dr. Pere Soler Palacín. Cap de Secció de la Unitat Pediàtrica d’Immunodeficiències i Malalties infeccioses de l’Hospital Universitari Vall d’Hebron de Barcelona. (Col·legi de Metges de Barcelona. Col. 34660)
Dra. Andrea Martín Nalda. Metgessa adjunta de la Unitat Pediàtrica d’Immunodeficiències i Malalties infeccioses de l’Hospital Universitari Vall d’Hebron de Barcelona. (Col·legi de Metges de Barcelona. Col. 37904)
Dr. Jacques Rivière. Metge adjunt de la Unitat Pediàtrica d’Immunodeficiències i Malalties infeccioses de l’Hospital Universitari Vall d’Hebron de Barcelona. (Col·legi de Metges de Barcelona. Col. 49219)
Informació proporcionada per Barcelona PID Foundation
Què és una immunodeficiència primària (IDP)?
 Les immunodeficiències primàries (IDP) són un grup de malalties causades per l’alteració quantitativa i/o funcional de diferents mecanismes implicats en la resposta immunològica. Les diferències en les seves manifestacions clínico-immunològiques, especialment el tipus d’infeccions que presenten, estan relacionades amb l’alteració molecular en cada cas.
Les immunodeficiències primàries (IDP) són un grup de malalties causades per l’alteració quantitativa i/o funcional de diferents mecanismes implicats en la resposta immunològica. Les diferències en les seves manifestacions clínico-immunològiques, especialment el tipus d’infeccions que presenten, estan relacionades amb l’alteració molecular en cada cas.
Els pacients amb IDP són susceptibles a infeccions de gravetat variable i que, de no ser tractades de forma adequada, poden ser fatals o deixar seqüeles que empitjoren la qualitat de vida dels pacients. A més, actualment apareixen cada dia més exemples d’aquestes malalties en què existeix una susceptibilitat selectiva a certs microorganismes; la qual cosa ens porta a estar cada dia més alerta de l’existència d’aquestes entitats.
És molt important tenir present que les immunodeficiències primàries s’associen freqüentment a quadres d’autoimmunitat i neoplàsies (especialment del teixit limfoide), amb una freqüència molt més gran a la població general.
Les immunodeficiències primàries ocorren en més de 1/2.000 nounats vius amb una gran variabilitat entre les diferents entitats. Així, mentre el dèficit selectiu d’IgA és molt freqüent i afecta a 1/500 persones (població caucàsica), el grup de les immunodeficiències combinades greus (IDCG) apareix en prop de 1/50.000 nounats vius.
De totes maneres, s’assumeix que és un grup de patologia àmpliament infradiagnosticada (certes revisions indiquen que només es diagnostica un 10 % de les IDP existents). Es calcula que les immunodeficiències primàries, tot i ser classificades com a malalties minoritàries de manera individual, en conjunt són més comunes que malalties tan conegudes com la fibrosi quística i molt properes a la freqüència de l’esclerosi múltiple.
Tot i això, hi ha un gran desconeixement d’aquestes malalties tant en la població general com en la comunitat sanitària.
Dins de les immunodeficiències primàries, les deficiències predominants d’anticossos suposen més de la meitat dels casos i el següent grup més freqüent són les immunodeficiències combinades de cèl·lules T i B.
Com es classifiquen les immunodeficiències primàries?
En l’actualitat s’han descrit més de 350 immunodeficiències primàries, de les quals en més de 250 es coneix el defecte genètic.
La classificació actual va ser realitzada per un comitè internacional d’experts, International Union of Immunology Societies (IUIS), que en la seva última reunió biennal (2017) va agrupar les IDP en els 9 grups següents:
- Immunodeficiències combinades de cèl·lules T i B
- Deficiències predominantment d’anticossos
- Altres síndromes d’immunodeficiències ben definits
- Malalties de disregulació immune
- Defectes del nombre i/o funció fagocítica
- Defectes en la immunitat innata
- Deficiències del complement
- Trastorns autoinflamatoris
- Fenocòpies d’IDP
Quin són els símptomes de les immunodeficiències primàries?
Pel que fa a l’índex de sospita clínica que es requereix per iniciar la recerca d’una immunodeficiència primària, hi ha signes d’alarma que ens poden orientar (modificat dels signes d’alarma proposats per la Jeffrey Modell Foundation).
- ≥ 8 otitis mitjana aguda en un any.
- ≥ 2 pneumònies (confirmades radiològicament) en un any.
- ≥ 2 sinusitis en un any.
- ≥ 2 meningitis o altres infeccions greus.
- ≥ 2 infeccions de teixit profund en un any o de localització no habitual.
- Infeccions recurrents cutànies profundes o abscessos viscerals.
- Necessitat freqüent d’usar antibiòtics endovenosos per curar infeccions.
- Infeccions per organismes no habituals o oportunistes.
- Història familiar d’immunodeficiències o infeccions recurrents.
- Fenòmens autoimmunitaris freqüents.
- Muguet o candidiasi cutània en pacients majors d’un any.
- Trets dismòrfics associats a infeccions freqüents.
- Infeccions postvacunals en vacunes de virus vius.
- Retard de més de 4 setmanes en la caiguda del cordó umbilical.
- IgE> 2000 UI / L sense altra causa aparent (sobretot amb infeccions cutànies o respiratòries greus o recurrents).
- Febre amb sospita de periodicitat.
- Bronquiectàsies sense causa aparent.
 De totes maneres, és important tenir present que habitualment és la suma de dos o més d’aquests signes i símptomes la que porta a una sospita real d’una immunodeficiència primària. A més, el pes de cadascuna de les variables és diferent i és especialment important per a les següents variables: pneumònies de repetició, infeccions greus o oportunistes i història familiar d’immunodeficiències primàries.
De totes maneres, és important tenir present que habitualment és la suma de dos o més d’aquests signes i símptomes la que porta a una sospita real d’una immunodeficiència primària. A més, el pes de cadascuna de les variables és diferent i és especialment important per a les següents variables: pneumònies de repetició, infeccions greus o oportunistes i història familiar d’immunodeficiències primàries.
Aquests signes d’alarma existeixen per a nens i adults (amb algunes modificacions).
Com es diagnostica una immunodeficiència primària?
En els últims anys, des de Catalunya, s’ha liderat un projecte d’utilització d’aquests signes d’alarma (revisats en forma d’algoritme informàtic) per orientar els professionals d’atenció primària per poder detectar possibles immunodeficiències primàries de forma més precoç. Aquest projecte anomenat PIDCAP es troba actiu des del 2017, en fase pilot, a la ciutat de Barcelona amb resultats prometedors.
Tot i no estar encara disponible per a tot el sistema de salut espanyol, hi ha una tècnica de diagnòstic precoç comuna per a les diferents formes genètiques d’immunodeficiència combinada greu (IDCG) aplicable en la prova de sang seca de taló del nadó anomenada T-cell Receptor Excision Circles (TRECs).
Aquesta iniciativa ha sorgit recentment com una eina no invasiva útil per investigar la producció de limfòcits T per part del tim. Les dades aportades en els diferents estats dels EUA, on s’aplica des de 2008, demostren la seva utilitat en el diagnòstic i el tractament d’aquests pacients, amb un percentatge de falsos positius i negatius molt baix i una evident millora del pronòstic vital d’aquests pacients. A Catalunya, des del gener de 2017, es realitza un cribratge universal de tots els nounats i ja s’han pogut detectar i tractar immunodeficiències greus.
A quina edat s’inicien les manifestacions clíniques d’una immunodeficiència primària?
 Tot i que la majoria de les immunodeficiències primàries es presenten a la infància, poden manifestar-se a qualsevol edat i és molt important pensar en aquestes entitats també en el pacient adult. L’edat d’inici de la simptomatologia també permet orientar cap a un defecte o un altre del sistema immunitari.
Tot i que la majoria de les immunodeficiències primàries es presenten a la infància, poden manifestar-se a qualsevol edat i és molt important pensar en aquestes entitats també en el pacient adult. L’edat d’inici de la simptomatologia també permet orientar cap a un defecte o un altre del sistema immunitari.
Com a exemple, les infeccions greus durant els primers mesos de vida orienten a una immunodeficiència combinada; en canvi, en les immunodeficiències primàries predominantment humorals, les infeccions comencen habitualment després dels 5-6 mesos de vida, moment en què les immunoglobulines maternes deixen de ser presents.
La immunodeficiència comuna variable es pot presentar a qualsevol edat, encara que, de la mateixa manera que en el cas del dèficit d’IgA, el diagnòstic no es pot confirmar fins que el pacient hagi fet els 4 anys. De totes maneres, cal tenir present que es tracta tan sols de dades orientatives, ja que cada vegada més es descriuen formes “atípiques” de certes IDP que es presenten de forma més lleu i tardana que les formes clàssiques.
Com es diagnostica una immunodeficiència primària (enfocament dels estudis de laboratori)?
Cal tenir present que la gran majoria de les IDP es diagnostiquen amb una correcta història clínica i exploració física, un hemograma i una determinació d’immunoglobulines (Ig) plasmàtiques i són proves disponibles en la majoria dels laboratoris i en atenció primària.
Així, en cas de sospita d’una IDP, l’estudi inicial ha d’incloure:
- Hemograma, amb recompte diferencial de cèl·lules sanguínies, on podem reconèixer limfopènia o neutropènia.
- Recompte d’Ig sèriques (IgG, IgM i IgA): per avaluar principalment hipogammaglobulinèmia. També hem de considerar situacions especials de diagnòstic diferencial o sospita dirigida on la IgE pot ser molt útil.
Un segon pas diagnòstic inclouria:
- La determinació d’anticossos funcionals contra antígens proteics, como ara el tètanus, o polisacàrids como el pneumococ o Salmonella typhi. Aquests antígens podrien estar absents tot i que prèviament tinguem nivells totals d’Ig en rang normal.
- Inmunofenotip limfocitari: CD3+ (limfòcits T), CD3+CD4+, CD3+CD8+, índex CD4/CD8, CD19 (limfòcits B) i CD56+ (NK).
- Funció proliferativa dels limfòcits. Avalua la capacitat dels limfòcits a reaccionar in vitro a diferents estímuls per poder fer el paral·lelisme al quual podria ocórrer in vivo. Serveix per detectar els casos d’immunodeficiències combinades.
- Davant d’una leucocitosi amb Ig normals o altes, i presència d’abscessos en pell o diferents òrgans, realitzar un test de la capacitat oxidativa dels granulòcits mitjançant citometria de flux (per descartar la malaltia granulomatosa crònica) i valorar el dèficit d’adhesió leucocitària (tot i que és una entitat extremadament infreqüent).
- Estudi del complement amb CH50 i AP50.
- Estudis genètics (Sanger, panells d’IDP, exoma, genoma, array-CGH, etc.)
És important avaluar els resultats d’acord amb els valors de referència per a cada edat, ja que hi ha diferències significatives i que, si no tenim en compte, poden fer passar per alt la sospita diagnòstica d’una immunodeficiència primària.
Sempre és important l’orientació, depenent de la sospita diagnòstica, ja que evitarem realitzar estudis innecessaris que generin una pèrdua de temps i de recursos. No obstant això, quan el diagnòstic és incert i la sospita és elevada, són necessàries proves addicionals, com ara estudis funcionals o moleculars que han de ser realitzats en centres de referència.
Quin és el tractament de les immunodeficiències primàries?

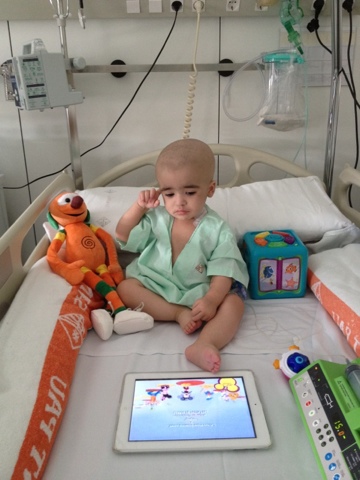
Leo
Immunodeficiència Severa Combinada.
“Hola, sóc la Silvia, la mare del Leo, el capità del submarí. El 2022 vam celebrar el seu 10è cumplevida! Quan només era un nadó, el Leo es va sotmetre a un trasplantament de medul·la òssia d’un donant anònim que li va salvar la vida. El Leo va ser diagnosticat quan era un bebé d’immunodeficiència severa combinada, una malaltia greu i poc comuna, el que anomenen un nen bombolla. Com a conseqüència, el cos del nen no pot combatre les infeccions i la vida en un entorn normal pot ser fatal. És la més greu de les immunodeficiència primàries, i la seva única oportunitat de sobreviure, és el trasplantament de medul·la òssia. Va ingressar a l’hospital amb només 8 mesos i va poder sortir quan estava a punt de fer 18 mesos, així que va passar 10 mesos al seu ‘submarí’, el meu petit capità Imparable. Vull recordar-vos que no hi ha més orgull que poder regalar a algú una segona oportunitat, aquest gest no només regala vida, sinó que ens hauria de fer infinitament feliços”.
L’avenç del coneixement respecte a l’etiologia, aspectes clínics i terapèutics, ha millorat profundament el pronòstic d’aquests pacients en els últims anys. El tractament dels pacients amb immunodeficiència primària divideix en l’anomenat tractament de suport i els tractaments curatius com es descriu a continuació.
Tractament de suport
- Teràpia de substitució amb immunoglobulines (Igs):
Les Igs són preparacions de plasma extretes d’un pool de milers de donants. Contenen anticossos neutralitzants contra nombrosos patògens virals i bacterians. Són sotmeses a processos d’esterilització amb els que s’aconsegueix eliminar altres proteïnes i virus vius com ara VHB, VIH, VHC. És el tractament d’elecció en pacients amb alteracions significatives en la immunitat humoral, com són la immunodeficiència comuna variable (IDCV), la agammaglobulinèmia lligada al cromosoma X (ALX), i els defectes de producció d’anticossos, així com de les immunodeficiències combinades i molts altres síndromes que associen immunodeficiència. Es poden administrar per via endovenosa o subcutània i redueixen la incidència i la gravetat de les infeccions, disminuint per tant la morbiditat i mortalitat d’aquests pacients.Per fer-ho, és necessari mantenir les concentracions vall d’IgG en sèrum per sobre de 600-800 mg/dl, abans d’una nova administració, encara que tant la dosi com les concentracions vall a obtenir s’han d’individualitzar en cada pacient segons la seva taxa d’infeccions. - Tractament antimicrobià:
La teràpia antimicrobiana ha de ser instaurada precoçment en pacients amb manifestacions infeccioses. És imprescindible obtenir cultius adequats per la possibilitat de patògens oportunistes que són freqüents en pacients amb immunodeficiències primàries.Els antibiòtics profilàctics, no recomanats de forma rutinària, són indicats algunes vegades per protegir el pacient de patògens als quals pot ser susceptible. Un exemple d’això és el tractament amb trimetoprim-sulfametoxazol en pacients amb síndrome d’hiper IgM i en aquells amb defectes de cèl·lules T posterior al trasplantament de precursors hematopoètics per protecció de la pneumònia per Pneumocystis jirovecii.La profilaxi antimicrobiana primària és essencial en els defectes fagocítics i ha de ser considerada per defectes del complement i en la síndrome d’hiper IgE. En algunes IDP amb elevada susceptibilitat a infeccions bacterianes, fúngiques o víriques serà necessari establir una profilaxi antimicrobiana prolongada valorant-la de manera individual.
- Altres teràpies:
La substitució enzimàtica ha estat utilitzada en la deficiència d’ADA, sent la primera deficiència enzimàtica humana tractada amb teràpia substitutiva.D’altra banda, l’interferó gamma s’ha utilitzat com a tractament en la malaltia granulomatosa crònica; en les immunitzacions enfront de microorganismes encapsulats es recomana en certes deficiències del complement. Es disposa de derivat de concentrat de plasma d’inhibidor de la C1 esterasa recombinant per al tractament de l’angioedema hereditari. De la mateixa manera, certes immunodeficiències amb complicacions autoimmunitàries o inflamatòries requereixen tractaments immunosupressors com ara micofenolat, rapamicina, ruxolitinib i altres agents monoclonals.
Tractaments curatius
- El trasplantament de precursors hematopoètics (trasplantament de medul·la òssia):
El trasplantament de precursors hematopoètics (trasplantament de medul·la òssia) és, juntament amb la teràpia gènica, l’única opció curativa per a moltes immunodeficiències primàries. És el tractament d’elecció per a algunes immunodeficiències com la immunodeficiència combinada greu (IDCG), la síndrome de Wiskott-Aldrich, la malaltia granulomatosa crònica, entre d’altres.

En els pacients amb immunodeficiència combinada greu (IDCG) que reben un trasplantament d’un donant HLA idèntic, els índexs de supervivència arriben al 90 %; aquestes són dades similars a quan el trasplantament és d’un donant no familiar però compatible i es realitza de manera molt precoç. El diagnòstic precoç i la recerca de donants òptims, juntament amb el condicionament, en els casos que correspongui, aconsegueix resultats més favorables.
Teràpia gènica:
La teràpia gènica comença a ser una realitat per a moltes immunodeficiències primàries com ara la síndrome de Wiskott-Aldrich, la deficiència d’ADA, algunes formes d’IDCG i algunes formes de malaltia granulomatosa crònica, entre d’altres. Encara que en els primers assajos s’han tractat de forma exitosa diverses IDP, el resultat d’aquesta teràpia és desigual i, malauradament, diversos pacients han desenvolupat posteriorment una síndrome mielodisplàsica associada a l’activació de protooncògens per part del vector. Amb la utilització de nous vectors, en l’última dècada, s’han realitzat múltiples teràpies gèniques exitoses sense aquests efectes indesitjables; per aquesta raó, ara són una opció viable per a diverses IDP.
Quines probabilitats tenen de curar-se els nens amb immunodeficiència combinada severa?
Sense tractament, la immunodeficiència combinada severa sovint implica una infecció greu i la mort en nens a l’edat de dos anys. Si es realitza en els primers mesos de vida i d’un germà amb HLA idèntic, el trasplantament de medul·la òssia pot permetre més d’un 90 % de supervivència a llarg termini.
Enllaços d'interès sobre temes mèdics relacionats amb les immunodeficiències primàries
- Informació sobre la immunodeficiència combinada severa. National Center for Advancing Translational Sciences
Recomanem visitar les següents pàgines web de fundacions especialitzades:
Si pateixes una IDP o ets un familiar, pots accedir també a les diferents associacions de familiars:
Enllaços d'interès sobre altres temes relacionats amb les immunodeficiències primàries
Totes aquestes organitzacions són externes a la Fundació Josep Carreras contra la leucèmia.
ANDALUSIA
ARAGÓ
ASTÚRIES
CASTELLA-LA MANXA
CASTELLA I LLEÓ
CATALUNYA
COMUNITAT VALENCIANA
EXTREMADURA
GALÍCIA
ILLES BALEARS
ILLES CANÀRIES
LA RIOJA
MADRID
- AAA (asociación de adolescentes y Adultos Jóvenes con Cáncer)
- ASION
- FUNDACIÓN CAICO
- FUNDACIÓN ALADINA
- FUNDACIÓN UNOENTRECIENMIL
MÚRCIA
NAVARRA
PAÍS BASC
Suport i ajuda
Et convidem també a seguir-nos a les nostres xarxes socials principals (Facebook, Twitter i Instagram) on sovint compartim testimonis de superació.
Si resideixes a l’Estat espanyol, també pots posar-te en contacte amb nosaltres enviant-nos un correu electrònic a imparables@fcarreras.es perquè t’ajudem a posar-te en contacte amb altres persones que han superat aquesta malaltia.
* D’acord amb la Llei 34/2002 de Serveis de la Societat de la Informació i el Comerç Electrònic (LSSICE), la Fundació Josep Carreras contra la Leucèmia informa que tota la informació mèdica disponible a www.fcarreras.org ha estat revisada i acreditada pel Dr. Enric Carreras Pons, Col·legiat núm. 9438, Barcelona, Doctor en Medicina i Cirurgia, Especialista en Medicina Interna, Especialista en Hematologia i Hemoteràpia i Consultor sènior de la Fundació; i per la Dra. Rocío Parody Porras, Col·legiada núm. 35205, Barcelona, Doctora en Medicina i Cirurgia, Especialista en Hematologia i Hemoteràpia i adscrita a la Direcció mèdica del Registre de Donants de Medul·la Òssia (REDMO) de la Fundació).
Informació revisada al novembre de 2023.


