Leucemia, médula ósea y células sanguíneas
La leucemia es un tipo de cáncer de la sangre que empieza en las células de la sangre que anidan en la médula ósea. Existen muchos tipos de leucemia distintos que pueden afectar a niños o a adultos. Cada tipo de leucemia puede afectar a un grupo celular y tienen distintos tratamientos y pronósticos. En general, hablamos de leucemias agudas para las que tienen un curso agresivo, y de leucemias crónicas, cuyas células afectadas proliferan lentamente.
 La leucemia provoca un aumento descontrolado de los glóbulos blancos. Estas células cancerosas infiltran la médula ósea e impiden que se puedan formar correctamente el resto de las células sanguíneas (glóbulos rojos, plaquetas y glóbulos blancos sanos – leucocitos-).
La leucemia provoca un aumento descontrolado de los glóbulos blancos. Estas células cancerosas infiltran la médula ósea e impiden que se puedan formar correctamente el resto de las células sanguíneas (glóbulos rojos, plaquetas y glóbulos blancos sanos – leucocitos-).
Por ello, entre otros, se presentan síntomas característicos de anemia, por la mala producción de glóbulos rojos; hemorragias o petequias, por la creación insuficiente o disfuncional de plaquetas; y propensión a las infecciones, por la bajada de defensas (linfocitos).
En España, según datos de la SEOM (Sociedad Española de Oncología Médica), cada año son diagnosticados alrededor de 6.000 nuevos casos de leucemia. De estos, alrededor de 350 casos son niños. La leucemia es el cáncer más frecuente en la edad pediátrica ya que el 30% de las neoplasias diagnosticadas a niños y niñas son leucemias.
La leucemia no es el único cáncer de la sangre. De hecho, tampoco es el más frecuente. En España cada año son diagnosticados más de 10.000 linfomas distintos, más de 3.000 casos de mieloma múltiple y también alrededor de 3.000 síndromes mielodisplásicos.
Materiales recomendados:
¿Qué es la leucemia? Ted Lessons. Danilo Alegra y Dania Puggioni
Médula: la fábrica de la vida. Dra. Helena Alves. Portugal.
La médula ósea es la ‘fábrica de la sangre’ del cuerpo.
La médula ósea es un tejido esponjoso que se encuentra en el interior de algunos de los huesos del cuerpo como las crestas ilíacas (hueso de la cadera), el esternón o los huesos del cráneo. En el lenguaje coloquial se le llama tuétano. No debe confundirse con la médula espinal ya que no tienen nada que ver. Sus funciones son totalmente distintas. La médula espinal se encuentra en la columna vertebral y transmite los impulsos nerviosos desde el cerebro hacia todo el cuerpo y viceversa.
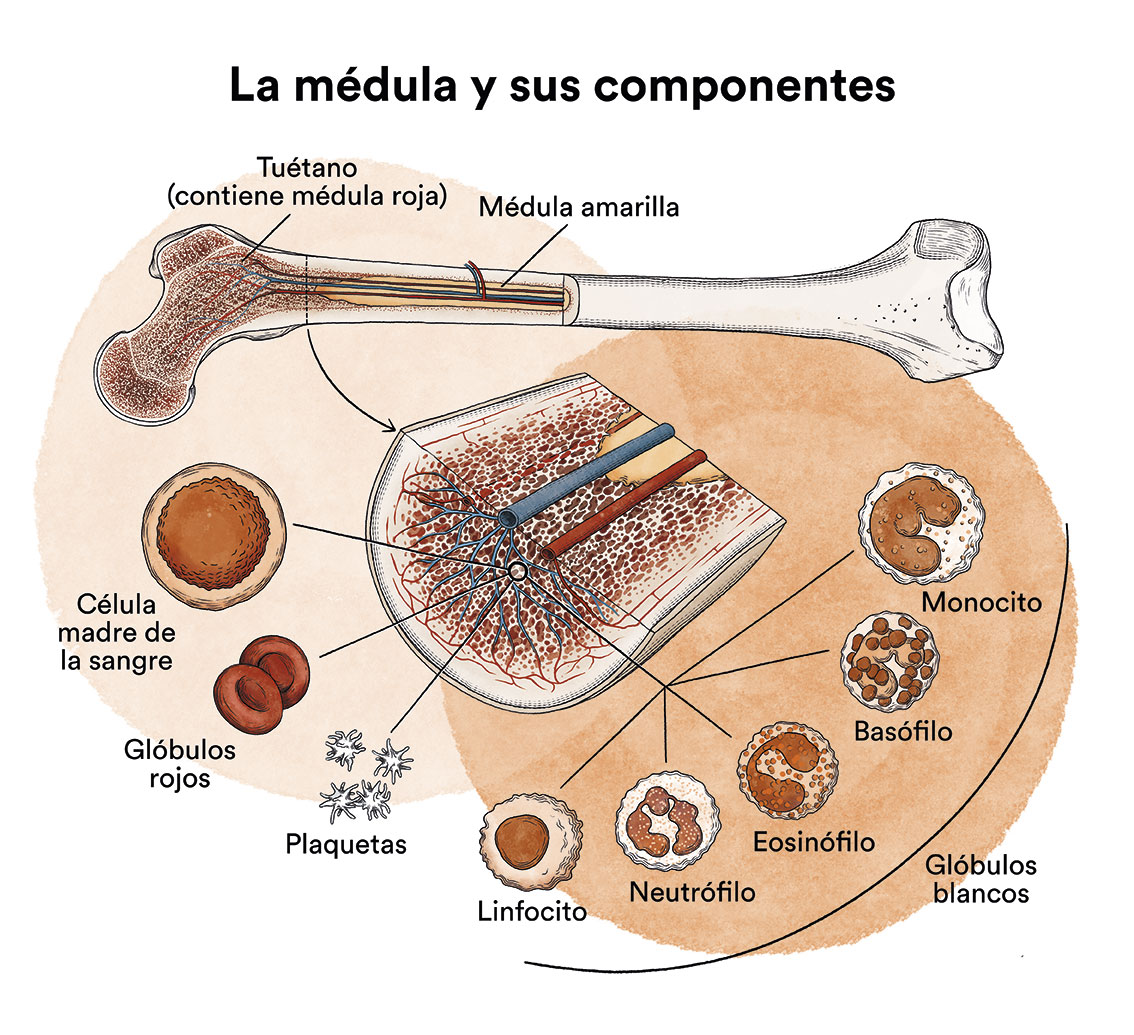
La médula ósea contiene las células inmaduras llamadas células madre sanguíneas (células madre hematopoyéticas) que se dividen para crear más células que darán lugar a todas las células de la sangre, siendo las tres más importantes: los glóbulos blancos que nos defienden de las infecciones; los glóbulos rojos que transportan el oxígeno en el cuerpo; y las plaquetas que ayudan a que coagule la sangre.
Las células madre de la sangre de una persona sana pueden trasplantarse en algunos casos para tratar leucemias agudas, linfomas agresivos o en pacientes que no responden bien a los tratamientos.
Ver El trasplante de médula ósea, sangre periférica o sangre de cordón umbilical
La sangre está constituida por un líquido denominado plasma y tres grandes clases de células, cada una de las cuales desempeña una función específica.
Los glóbulos rojos, también llamados hematíes o eritrocitos, son las células que ocupan de transportar el oxígeno desde los pulmones a los tejidos, y de llevar de vuelta el dióxido de carbono de los tejidos hacia los pulmones para su expulsión. Como las demás células sanguíneas, se producen en la médula ósea. Los hematíes dan a la sangre su color rojo característico. En las analíticas se puede valorar el recuento de glóbulos rojos. La anemia se produce cuando los niveles de glóbulos rojos del cuerpo están por debajo de lo normal. Cuando no hay suficientes glóbulos rojos, las partes del cuerpo no reciben suficiente oxígeno y, a causa de esto, no pueden funcionar de la forma que deberían y causan problemas. ¡En un organismo sano, se producen cientos de miles de millones de glóbulos rojos cada día!
Los glóbulos blancos o leucocitos son la defensa del cuerpo contra las infecciones y las sustancias extrañas que pudieran entrar en él. Para defender el cuerpo adecuadamente, es necesario que exista una cantidad suficiente de glóbulos blancos capaces de dar una respuesta adecuada, llegar a un sitio en el que se necesitan y luego destruir y digerir los microrganismos y sustancias perjudiciales. Al igual que todas las células sanguíneas, los glóbulos blancos son producidos en la médula ósea. Se forman a partir de células precursoras (células madre) que maduran hasta convertirse en uno de los cinco tipos principales de glóbulos blancos: los neutrófilos, los linfocitos, los monocitos, los eosinófilos y los basófilos. Una persona produce aproximadamente 100.000 millones de glóbulos blancos al día. Si la producción de leucocitos disminuye, el paciente es más proclive a las infecciones.
Las plaquetas o trombocitos colaboran en la coagulación de la sangre cuando se produce la rotura de un vaso sanguíneo. Ayudan a producir coágulos sanguíneos para hacer más lento el sangrado o frenarlo y para facilitar la cicatrización de las heridas. Cuando la cantidad de plaquetas es insuficiente, la sangre no puede coagular como debería lo que hace que exista un mayor riesgo de sangrado. Esta situación se denomina trombocitopenia. En esta situación, se pueden también formar morados o petequias. La trombocitopenia significa que tienes menos de 150.000 plaquetas por microlitro de sangre en circulación. Debido a que cada plaqueta vive solo unos 10 días, tu cuerpo normalmente renueva su suministro de plaquetas continuamente produciendo nuevas plaquetas en la médula ósea.
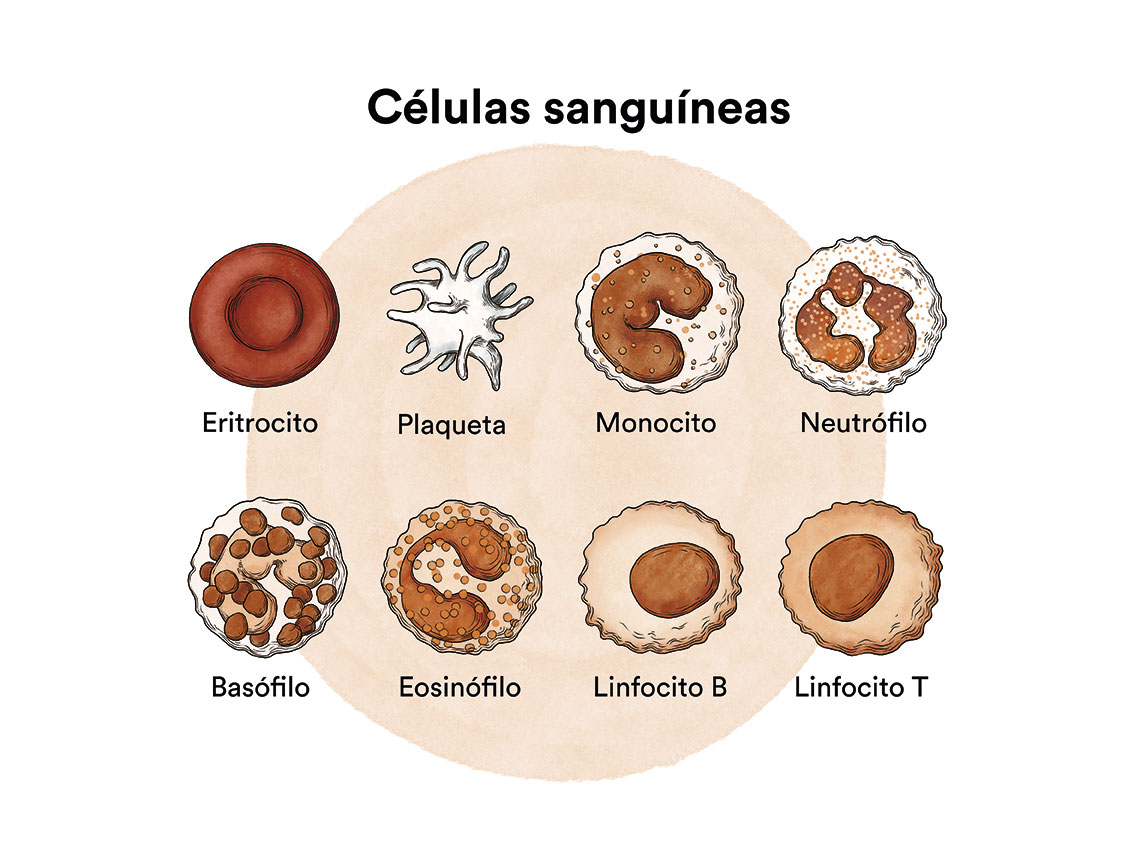
Todas las células de la sangre en la médula ósea son el resultado de la diferenciación y maduración de las células madre, y suelen llamarse en su conjunto progenitores hematopoyéticos.
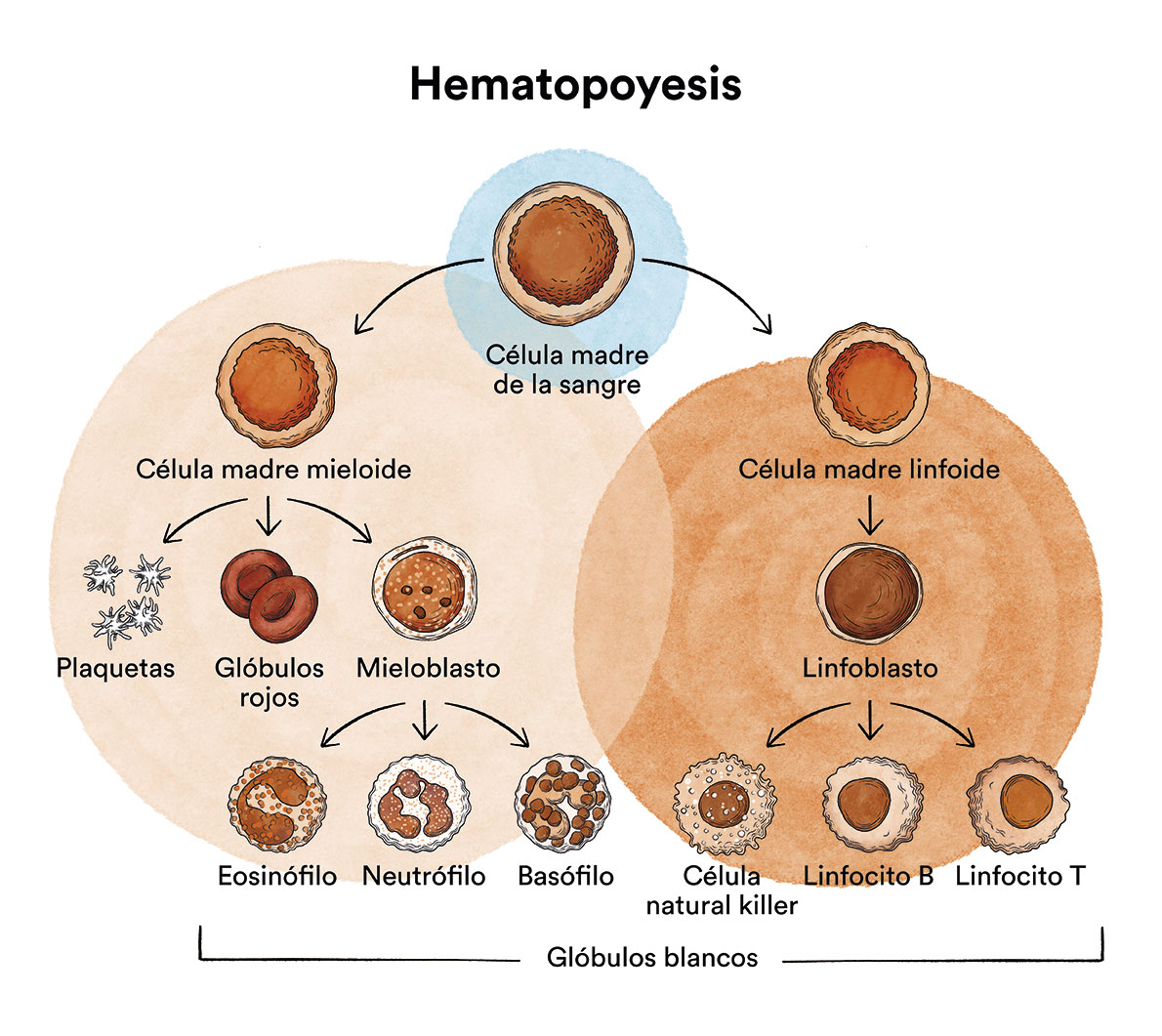
En condiciones normales, la producción de células sanguíneas tiene lugar de forma controlada, a medida que el cuerpo precisa de ellas. La alteración de este equilibrio origina diversas enfermedades; unas se deben a una insuficiente producción de todas las células sanguíneas (aplasia medular) o de algún tipo específico de las mismas (eritroblastopenias, amegacariocitosis, agranulocitosis); otras son causadas por la producción de células incapaces de realizar las funciones que le son propias y en cantidades insuficientes (síndromes mielodisplásicos) y, finalmente, otras son debidas a la producción de células cancerosas en grandes cantidades (leucemias, trombocitemias o policitemias).
A pesar de todos los avances y la incesante investigación, todavía se ignoran las causas que provocan la leucemia. Se sabe que la incidencia es mayor en el sexo masculino que en el femenino, y en sujetos de raza blanca que en aquellos de raza negra. Sin embargo, no se puede explicar aún de forma satisfactoria por qué ciertas personas contraen la enfermedad y otras no.
A través del estudio de un elevado número de casos, se han llegado a establecer ciertos factores de riesgo que pueden favorecer la aparición de este trastorno. Por ejemplo, la exposición a grandes dosis de radiación de elevada energía como la que se produjo tras la explosión de bombas atómicas en Japón durante la II Guerra Mundial, o de accidentes en centrales nucleares aumenta el riesgo de padecer leucemia. Por ello, en las centrales nucleares, existen estrictas normas de seguridad para proteger a los trabajadores y al público frente a la exposición de radiaciones nocivas. Por contra, nunca se ha podido evidenciar correlación entre las radiaciones electromagnéticas (teléfonos móviles, antenas de telefonía, radio o similares) y el desarrollo de las leucemias.
Algunas características genéticas pueden aumentar el riesgo de padecer leucemia. Una de estas características son el Síndrome de Down, el Síndrome de Li-Fraumeni o la Anemia de Fanconi. Los niños nacidos con estos síndromes son más susceptibles a padecer la enfermedad.
Asimismo, la exposición a ciertos agentes químicos, como por ejemplo el benceno, durante largos períodos de tiempo puede constituir un factor de riesgo. También los tratamientos utilizados para combatir otros tipos de cáncer pueden incrementar el riesgo del enfermo a sufrir leucemia. No obstante, este último factor representa un riesgo mínimo frente a los beneficios de la quimioterapia.
La incesante investigación científica sobre la leucemia hace que se vayan descubriendo nuevas y mejores formas de tratamiento y que las oportunidades de curación sigan aumentando. A pesar de ello, es normal que tanto los pacientes como sus familiares muestren preocupación por el futuro.
Con el objetivo de conseguir que la leucemia sea algún día una enfermedad 100% curable y de mejorar la calidad de vida de los pacientes, en 2010 la Fundación Josep Carreras puso en marcha el Instituto Josep Carreras de Investigación contra la Leucemia, el primero de España en investigar exclusivamente sobre las enfermedades hematológicas malignas y uno de los centros más grandes de Europa.
En ocasiones se utilizan promedios de supervivencia y otro tipo de estadísticas para intentar elucidar si un determinado paciente podrá superar la enfermedad. No obstante, es importante recordar que las estadísticas y los promedios están calculados sobre un gran número de casos y no pueden utilizarse para predecir la evolución de un paciente específico, ya que no existen dos enfermos iguales, y las respuestas a los tratamientos pueden variar enormemente de un paciente a otro. Así los porcentajes pueden oscilar desde el 90% de curaciones en determinados tipos de leucemia mieloblástica aguda (leucemia promielocítica) o en las leucemias linfoblásticas aguda del niño, hasta menos del 20% en las leucemias que aparecen tras un síndrome mielodisplásico o las fases de agudización de la leucemia mieloide crónica. Es el hematólogo a cargo del enfermo quien se halla en la mejor posición para opinar sobre el pronóstico, pero siempre teniendo en cuenta que incluso él mismo puede ignorar cuál será el desenlace.
Los resultados del cáncer generalmente se describen en términos de cuántas personas sobrevivieron 5 años después del diagnóstico y tratamiento. Por ello es frecuente leer “supervivencia a 5 años”. Este concepto no significa que el paciente va a vivir 5 años sino el porcentaje de pacientes según estudios que vivieron 5 años o más. Por supuesto muchas personas viven mucho más de 5 años tras la remisión, aunque la mayoría de las recaídas de los cánceres aparecen dentro de los 5 años después que ha terminado el tratamiento. Si el paciente ha estado en remisión durante 5 años o más, es poco probable que el cáncer vuelva.
Es frecuente que los médicos hablen de supervivencia, o de remisión en lugar de curación, ya que, en algunos pacientes leucémicos curados la enfermedad puede reaparecer. Una remisión completa se produce cuando la leucemia no se puede detectar en el cuerpo y no hay síntomas. Esto también puede denominarse “sin evidencia de enfermedad” (no evidence of disease, NED). En el caso de la remisión parcial, algunos signos y síntomas de cáncer han desaparecido, pero no todos ellos.
El ADN (ácido desoxirribonucleico) es una proteína compleja que se encuentra en el núcleo de todas las células de nuestro cuerpo. Se trata de una información hereditaria en los seres vivos. Casi todas las células del organismo tienen el mismo código de ADN. El orden y secuencia de este código determina toda la información del organismo para formar y mantenerlo sano. Como el alfabeto, su orden y composición podrá formar letras, palabras y frases.
Una propiedad importante del ADN es que puede replicarse o hacer copias de sí mismo. Cada hebra de ADN en la doble hélice puede servir como patrón para duplicar la secuencia de bases. Esto es fundamental cuando las células se dividen, porque cada nueva célula necesita tener una copia exacta del ADN presente en la célula antigua. El ADN dentro de cada célula está en las hebras largas llamadas cromosomas. Cada vez que una célula se divide en dos células nuevas, tiene que hacer una copia nueva de sus cromosomas. Este proceso no es perfecto y pueden ocurrir errores que afectan los genes contenidos en los cromosomas.
 El gen es la unidad de información un locus (posición fija en un cromosoma) del ADN. Los genes son trozos pequeños de ADN. Los genes influyen en el riesgo de que una persona padezca algunas enfermedades y afecciones. Cada uno de nosotros tiene alrededor de 24.000 tipos diferentes de genes.
El gen es la unidad de información un locus (posición fija en un cromosoma) del ADN. Los genes son trozos pequeños de ADN. Los genes influyen en el riesgo de que una persona padezca algunas enfermedades y afecciones. Cada uno de nosotros tiene alrededor de 24.000 tipos diferentes de genes.
Los genes que ayudan a las células a crecer, dividirse o a mantenerse vivas se les denominan oncogenes. Los genes que ayudan a mantener el control de la división celular o que provocan que las células mueran en el momento oportuno se llaman genes supresores de tumores.
Existen varios tipos de cambios en los cromosomas que se pueden encontrar en las células de algunos tipos de leucemias:
- Las translocaciones, son los tipos de cambios cromosómicos más habituales. Significa que una parte de un cromosoma se desprende y se une a otro cromosoma diferente. En el punto de este desprendimiento, se pueden activar o desactivar genes. Como si una parte de un libro en una biblioteca se uniera a otro libro.
- Las deleciones, ocurren cuanto una parte del cromosoma se ha perdido. En esta pérdida, puede ocurre que ya no se encuentre presente un gen que ayudaba a mantener controlado el crecimiento celular. Como si una parte de un libro se perdiera.
- Las inversiones, ocurren cuando una parte del cromosoma se presenta en un orden invertido. También puede causar la pérdida de un gen porque la célula ya no puede leer sus instrucciones. Como si un libro estuviese al revés en una biblioteca.
- Una duplicación o adición, ocurre cuando existe una copia de parte o de todo un cromosoma. Esto puede llevar a generar demasiadas copias de un gen dentro de una célula. Como si en un libro hubiese varios capítulos repetidos.
Una leucemia puede desarrollarse cuando hay una mutación en el ADN de una célula sanguínea. Una mutación es un cambio en uno o más genes. La mutación puede deberse a uno o más cambios del ADN, a un cambio en muchos genes, a la pérdida de uno o más genes o al reordenamiento de genes o cromosomas completos. El cuerpo puede reparar muchas mutaciones que ocurren cada día de nuestra vida. Sin embargo, en una leucemia, esta mutación inhabilita la capacidad del cuerpo para controlar el crecimiento y la división celular. Por ello, las células mutadas e inmaduras crecen sin control, invaden la médula ósea y desplazan a las células sanas del torrente sanguíneo.
Aunque la leucemia no es una enfermedad hereditaria, algunos niños pueden heredar mutaciones del ADN de uno de sus padres. Y ello aumenta el riesgo de padecer cáncer. Sin embargo, estas mutaciones hereditarias no son la causa de la mayoría de las leucemias en niños. En estos casos se trata de un factor genético, con predisposición hereditaria de la enfermedad.
La mayoría de las mutaciones del ADN relacionadas con la leucemia se suelen desarrollar después de la concepción. Algunas pueden ocurrir incluso en la gestación, antes del nacimiento. Son, pues, mutaciones genéticas adquiridas y son excepcionales.
En adultos, la mayoría de los cambios del ADN ocurren durante la vida de la persona y no son heredados desde el nacimiento. Muchos de estos cambios genéticos probablemente sean solo eventos al azar que algunas veces ocurren en el interior de una célula, sin que haya una causa aparente. Parecen ocurrir con mayor frecuencia a medida que envejecemos. Por ello, podríamos decir que el cáncer en niños es una enfermedad del crecimiento y, en cambio, el cáncer en adultos es una enfermedad del envejecimiento de las células.

Miranda, 22 años
Leucemia mieloide aguda.
“El 13 de agosto de 2020 me diagnosticaron leucemia mieloide aguda. Tenía 19 años. Fue un palo tanto para mí como para mi familia. En 2021 me hicieron un trasplante de médula ósea. Tengo que admitir que tenía mucho miedo. Son muchos días lejos de casa, lejos de los míos. He tenido muchas complicaciones, pero estoy agradecida a todos los profesionales por haberme sacado de lo peor y haberme ayudado tanto. Gracias. No puedo tener otras palabras que no sean de agradecimiento”.


