La tricoleucemia o leucemia de células peludas
La información proporcionada en www.fcarreras.org sirve para apoyar, no reemplazar, la relación que existe entre los pacientes/visitantes de este sitio web y su médico.
Información avalada por ![]()
Información proporcionada por el Dr. Enric Carreras Pons. Doctor en Medicina y Cirugía, Especialista en Medicina Interna, Especialista en Hematología y Hemoterapia y Director Médico de la Fundación Josep Carreras. Colegio de Médicos de Barcelona (Co. 9438).
¿Qué es la leucemia, la médula ósea y cuáles son los tipos de células sanguíneas?
La leucemia es un tipo de cáncer de las células de la sangre y de la médula ósea. Ver apartado Leucemia, médula ósea y células sanguíneas.
¿Qué es la tricoleucemia o leucemia de células peludas y a quién afecta?
La Tricoleucemia (TL) también conocida como leucemia de células peludas, es una leucemia poco frecuente e indolente (de lenta progresión), que se inicia en un subtipo concreto de linfocito B (linfocitos memoria post-centro germinal). El nombre de leucemia de células peludas (o pilosas) es consecuencia de las proyecciones que las células tienen en su superficie que parecen pelos al examinarse al microscopio.
Los linfocitos B son glóbulos blancos que ayudan al cuerpo a combatir las infecciones y forman parte fundamental del sistema inmunitario del organismo.
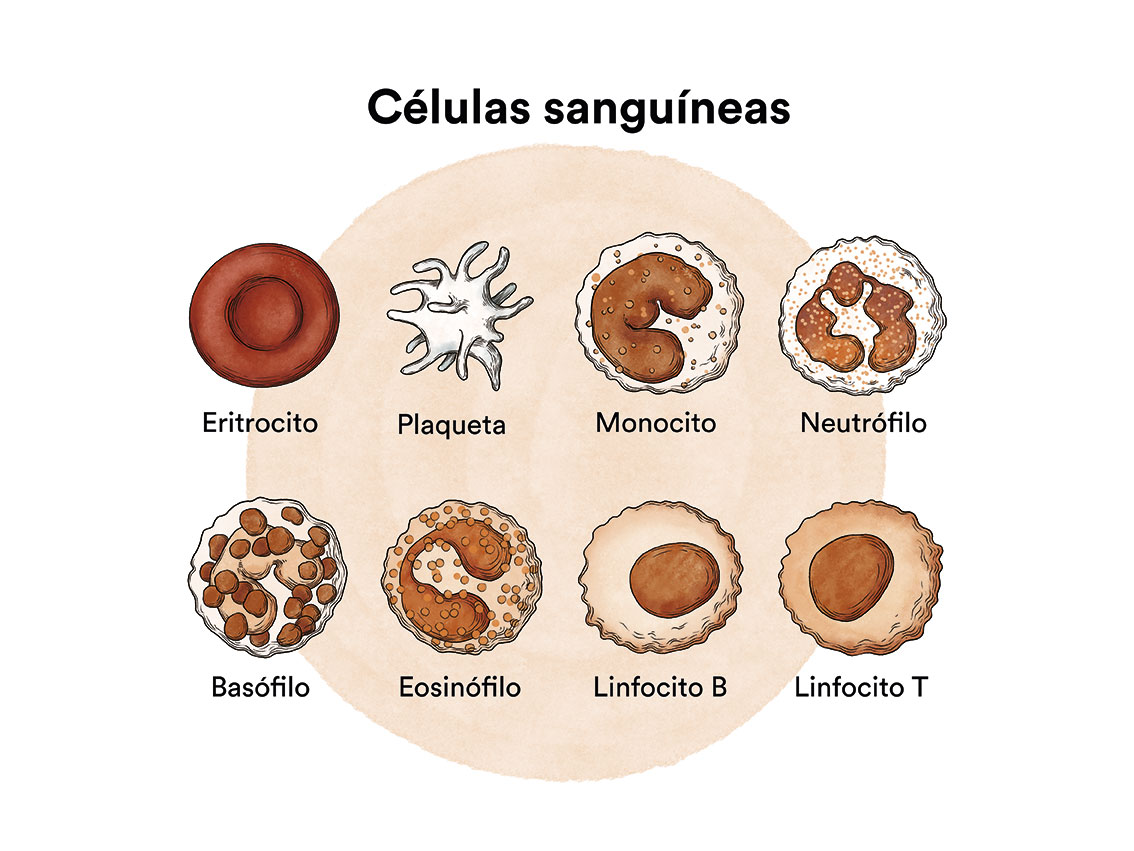
La mutación en uno o varios genes de un linfocito B pueden hacer que se transforme en una célula leucémica. Un linfocito B sano, al cabo de cierto tiempo, deja de dividirse y, con el tiempo, muere. En la tricoleucemia las mutaciones sufridas hacen que la célula B siga creciendo y dividiéndose. Dado que todas las células que surgen a partir de la célula leucémica inicial presentan las mismas alteraciones, se multiplican de forma descontrolada. Esta proliferación hace que infiltren la médula ósea, el bazo, e incluso el hígado y los ganglios linfáticos.
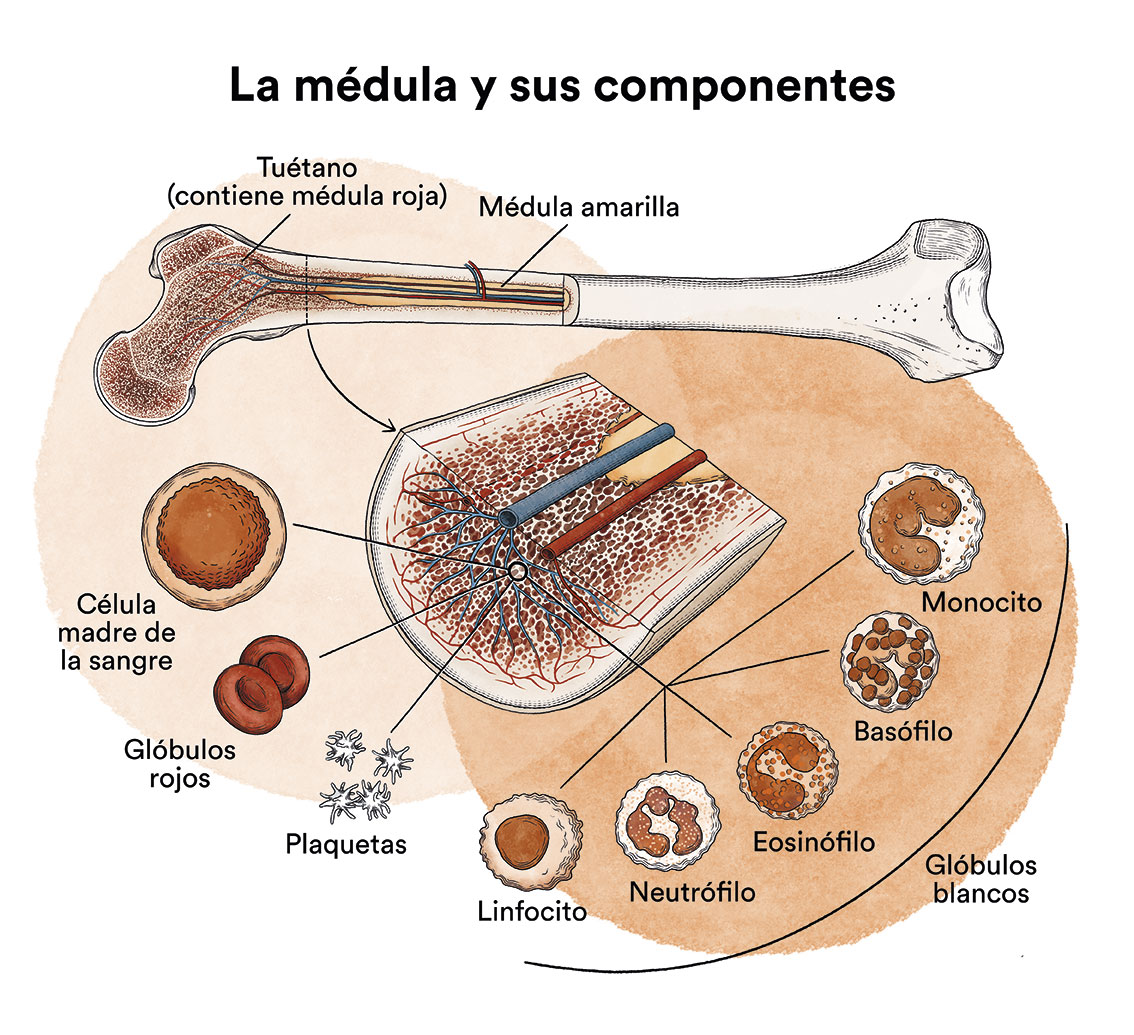
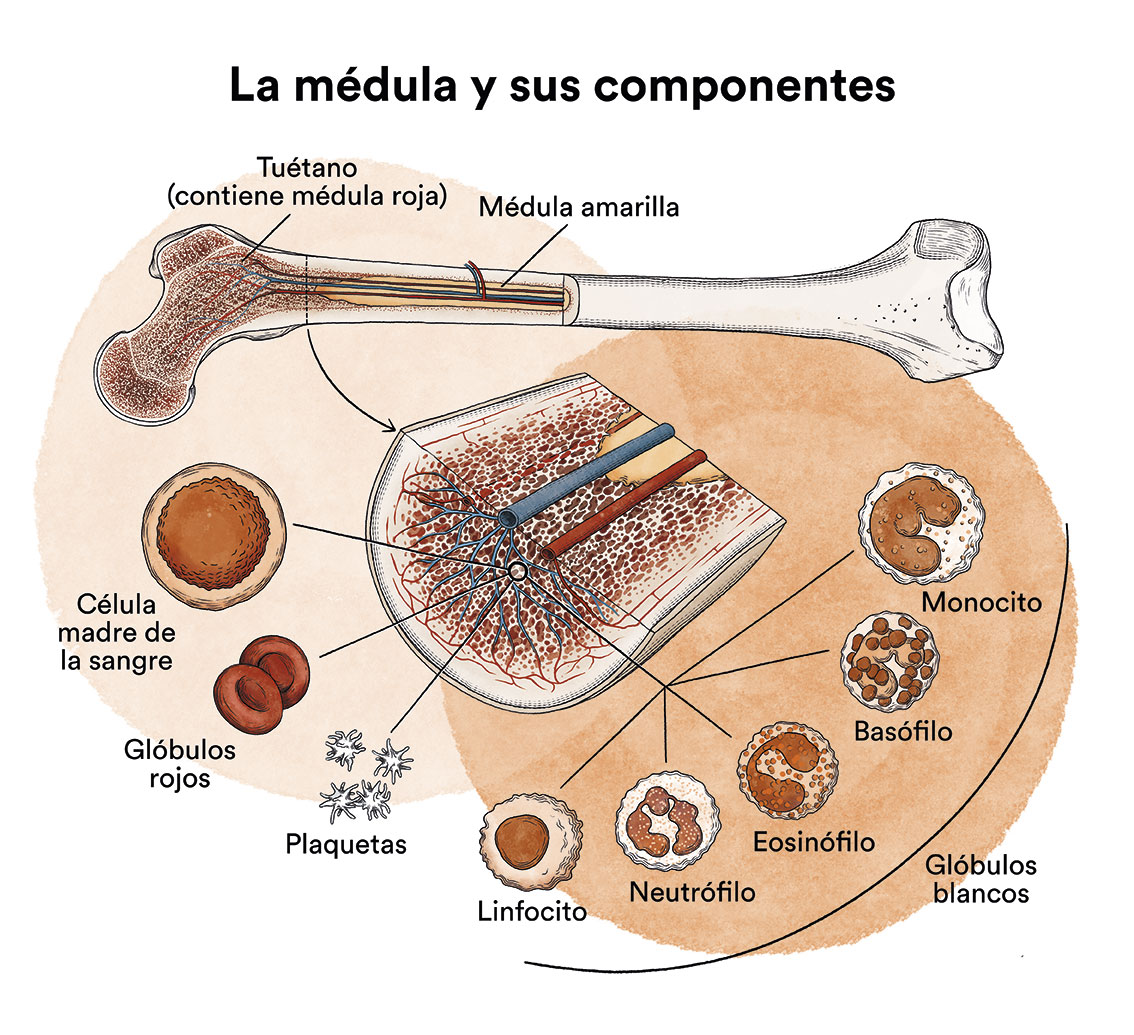
La infiltración de la medula ósea (tejido blando y esponjoso que se encuentra en el centro de la mayoría de los huesos, donde se forman las células sanguíneas) afecta la producción de células sanguíneas sanas. A medida que las células leucémicas se acumulan en la médula ósea, estas inhiben el desarrollo de otras células sanguíneas, entre ellas, glóbulos rojos, plaquetas y glóbulos blancos. En consecuencia, hay muy pocas células normales funcionales debido al exceso de células leucémicas en la médula ósea. Esto puede producir una deficiencia de células sanguíneas que a su vez puede provocar anemia, sangrado excesivo y/o infecciones.
La leucemia de células peludas es poco común. Cada año se diagnostican entre 2 y 4 casos por cada millón de habitantes.
La leucemia de células peludas variante
Hay dos tipos de leucemia de células peludas, la típica antes descrita y la denominada “variante” Inicialmente se pensó que la variante constituía un subtipo de leucemia de células peludas. Sin embargo, en el 2008, la Organización Mundial de la Salud llegó a la conclusión de que se trata de una enfermedad distinta de la leucemia de células peludas y que entre ambas no existe ninguna relación biológica. Es más infrecuente, presenta un curso clínico diferente y su tratamiento es distinto. Suele observarse en pacientes de mayor edad (mediana 71 años) y no predomina en ningún sexo.
¿Cuáles son las causas de la leucemia de células peludas o tricoleucemia?
Las causas específicas que originan la mayoría de los casos de leucemia en adultos no se conocen. Asimismo, existen algunos factores de riesgo que se asocian con una probabilidad más alta de desarrollar una leucemia. Un factor de riesgo es todo aquello que aumenta la probabilidad de que una persona pueda desarrollar cáncer.
Los factores de riesgo asociados a la tricoleucemia son:
- La edad: mucho más frecuente en adultos de entre 50 y 60 años.
- El sexo: más frecuente en hombres que mujeres (relación 4:1).
- La exposición a determinados herbicidas.
La leucemia, como otros tipos de cáncer, no es contagiosa. Ver apartado Leucemia, médula ósea y células sanguíneas.
¿Cuáles son los síntomas de la tricoleucemia o leucemia de células peludas?
Los signos y síntomas de la TL son totalmente inespecíficos y hasta en un 25% no existe ningún síntoma y se trata de un hallazgo casual de laboratorio al realizar una analítica rutinaria. Los síntomas más comunes son atribuibles a la insuficiente producción medular: fatiga por falta de glóbulos rojos, sangrado por falta de plaquetas, e infecciones por falta de leucocitos. Ver apartado Leucemia, médula ósea y células sanguíneas. Ocasionalmente puede observarse: fiebre, pérdida de peso y dolor debajo de las costillas del lado izquierdo (por agrandamiento del tamaño del bazo).
La exploración física muestra agrandamiento del tamaño del bazo en el 90% de los casos, aumento del tamaño del hígado (35%) o de los ganglios linfáticos (hasta en un 20% en la TL variante)
¿Cómo se diagnostica la tricoleucemia o leucemia de células peludas?
El diagnóstico de esta enfermedad requiere de cierta experiencia ya que es poco frecuente y puede confundirse con otras enfermedades de la sangre. Dado que los síntomas y la exploración física son inespecíficos, el diagnóstico se basará en la información proporcionada por una serie de pruebas de laboratorio:
– El hemograma evidenciará unos recuentos sanguíneos alterados (disminuidos).
– El frotis de sangre (examen microscópico de la sangre circulante) puede evidenciar la presencia células leucémicas de tamaño pequeño a mediano con proyecciones que parecen pelos.
– La punción-aspiración de médula ósea se realiza a través de una aguja hueca puncionando el hueso de la cadera (o el esternón) para succionar una muestra líquida de células.
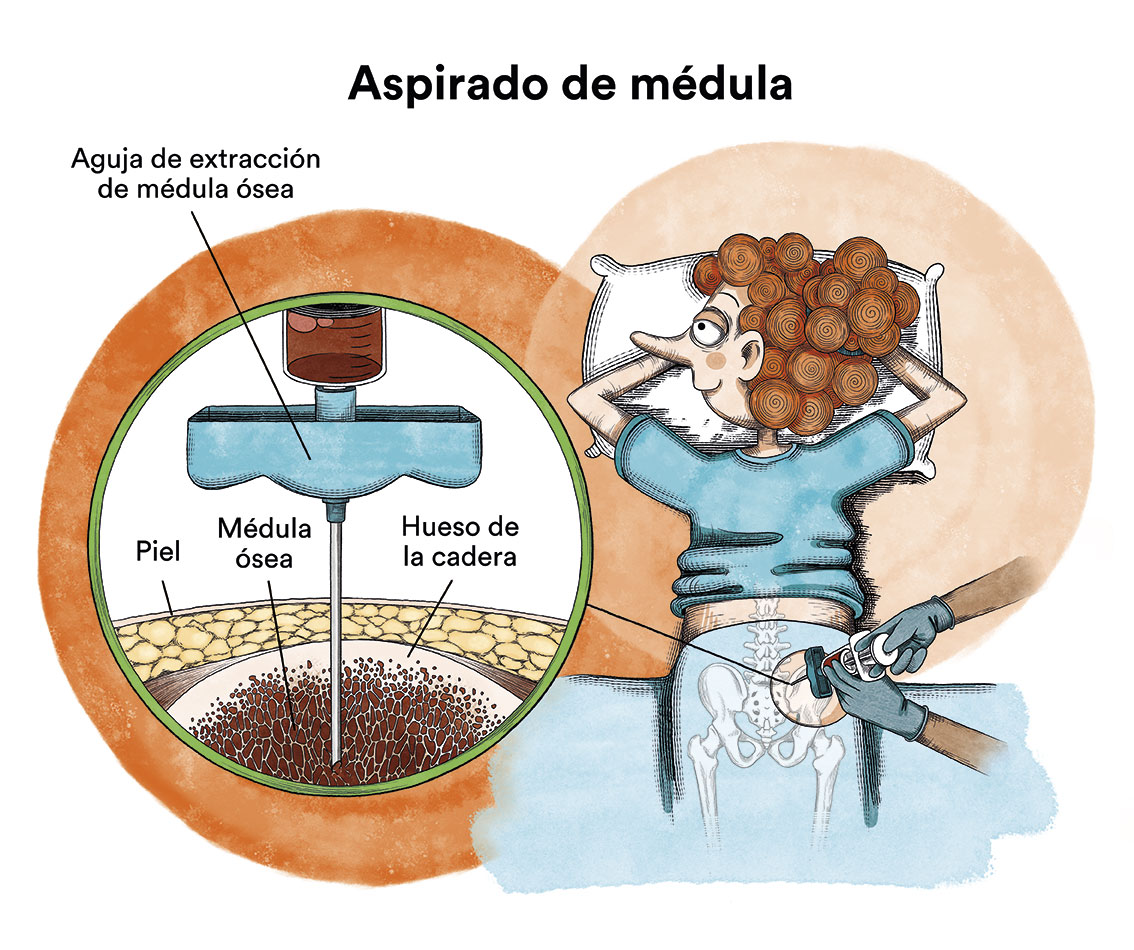
En estos pacientes no es infrecuente que la aspiración de medula ósea sea “seca” (no se obtenga la esperable muestra líquida porque las células peludas a menudo producen tejido fibroso que seca a la médula ósea). Este problema se resuelve mediante la biopsia de médula ósea, que usa una aguja especial más ancha para extraer una muestra de hueso con su médula ósea.
En ambos productos debe siempre realizarse una citometría de flujo, prueba que permite filiar las células presentes en la muestra. Dado que las proteínas de la superficie de las células peludas tienen una disposición característica distinta a la de las células B sanas y otras células B anormales (malignas) su examen permite un diagnóstico de certeza. Hoy en día, todos estos estudios deben completarse mediante estudios moleculares que estudian la presencia de las mutaciones genéticas características de esta enfermedad.
En casi todos los casos de tricoleucemia, las células leucémicas tienen una mutación en el gen BRAF V600E. Esta mutación puede servir como marcador molecular para diferenciar esta leucemia de otras leucemias y linfomas. Otras mutaciones (como el gen IGHV) pueden servir como factores para predecir el desenlace clínico probable de la enfermedad (pronóstico). Así el 90% de los pacientes con dicha mutación responderán a los tratamientos clásicos por lo que su presencia implica un mejor pronóstico
Las pruebas de imagen como la tomografía computarizada (o TAC) no son diagnósticas, pero permiten conocer la extensión de la enfermedad (órganos afectos) al diagnóstico y con ello controlar la respuesta al tratamiento.
¿Cuál es el tratamiento de la tricoleucemia o leucemia de células peludas?
En función de la sintomatología, analítica, pruebas de imagen y presencia o ausencia de los principales factores pronósticos debe planificarse el tratamiento.
En esencia existen dos opciones: el tratamiento estándar o un ensayo clínico. Dado que la leucemia de células peludas suele ser de progresión lenta, no todos los pacientes necesitan empezar el tratamiento tras el diagnóstico inicial. Un 10-20% de los pacientes presentan analíticas poco alteradas y están asintomáticos por lo que en ellos se recomienda “esperar y ver”, es decir posponer el inicio del tratamiento hasta la aparición de síntomas o alteraciones analíticas notables. Es relativamente frecuente que pacientes con tricoleucemia vivan muchos años sin ningún síntoma y sin recibir ningún tratamiento. Esta conducta obliga a realizar un seguimiento analítico relativamente frecuente y adaptado a la evolución del paciente.
En los pacientes con alteraciones analíticas notables o síntomas, el tratamiento inicial suele realizarse con agentes quimioterápicos denominados análogos de purinas: la cladribina (Leustatin®) y la pentostatina (Nipent®). Ambos parecen igual de eficaces para el logro de una remisión duradera. En el 80 al 85% de los pacientes ello implica la normalización de los recuentos sanguíneos, la disminución del tamaño del bazo y la desaparición de los síntomas, respuesta que puede prolongarse durante años. Dado que las infecciones son la causa más frecuente de problemas en estos pacientes, debe saberse que tras recibir análogos de las purinas que son agentes inmunosupresores, aumenta el riego de tener infecciones por lo que los pacientes deben de ser instruidos sobre cómo prevenir las infecciones y advertir al personal sanitario que les controla sobre la presencia de fiebre.

Tratamiento para las recaídas o casos resistentes
El tratamiento con análogos de purinas ha mejorado la supervivencia de los pacientes con tricoleucemia y algunos pacientes logran remisiones que duran años sin necesidad de otros tratamientos. Con todo, algunos no responden a los mismos o tienen un tiempo de respuesta muy breve. En ellos se necesitan tratamientos adicionales:
En los casos sin respuesta a los análogos de las purinas (resistencia inicial) existen las siguientes opciones:
- El moxetumomab pasudotox-tdfk (Lumoxiti®).
- Un análogo de purinas distinto, con o sin rituximab (Rituxan®).
- Rituximab (si el paciente no puede recibir la terapia análogos de las purinas)
- nterferón alfa (Intron® A)
Si lo que existe es una recaída (reaparición de la enfermedad) las opciones son:
- Repetir el mismo tratamiento inicial cuando se trate de una recaída aparecida tras más de 5 años de remisión.
- El moxetumomab pasudotox-tdfk (LumoxitiTM), si ha recibido por lo menos dos terapias sistémicas previas, incluyendo un tratamiento con un análogo de nucleósido de purina.
Los pacientes con remisiones que han durado entre dos y cinco años pueden beneficiarse de un tratamiento adicional con el mismo análogo de purinas, combinado con rituximab, o de una opción de tratamiento disponible en un ensayo clínico.
Si la remisión duró menos de dos años, sus opciones incluyen:
- Tratamiento con un análogo de las purinas alternativo, asociado a rituximab.
- Rituximab (si el paciente no puede recibir terapia con un análogo de purinas).
- Pruebas diagnósticas para volver a confirmar el diagnóstico de TL.
Si se confirma el diagnóstico, la opción de tratamiento debe basarse en agentes en fase de investigación disponibles en ensayos clínicos.
Tratamientos en fase de investigación
Cada medicamento o régimen terapéutico nuevo que está disponible en la actualidad pasa por una serie de estudios, denominados “ensayos clínicos” antes de llegar a formar parte del tratamiento estándar. Los ensayos clínicos son diseñados y evaluados cuidadosamente por profesionales clínicos e investigadores expertos para asegurar el mayor nivel posible de seguridad y exactitud científica.
La participación en un ensayo clínico que se realiza con cuidado tal vez constituya la mejor opción de tratamiento disponible. La participación de pacientes en ensayos clínicos previos ha permitido el desarrollo de las terapias con las que contamos hoy en día. Los más destacables son:
- Inhibidores de BRAF. Proteína producida por la mutación BRAF
- Vemurafenib (Zelboraf®)
- Dabrafenib (Tafinlar®)
- Inhibidores del receptor de células
- Ibrutinib (Imbruvica®)
- Terapia con anticuerpos monoclonales. Agentes preparados para atacar tipos específicos de células cancerosas
- Rituximab (Rituxan®), solo o en combinación con otros medicamentos
- Inmunotoxinas, medicamentos anticancerosos que constan de anticuerpos monoclonales unidos a toxinas.
- Inmunotoxina LMB-2 está en fase de ensayos.
Seguimiento
Después de completar el tratamiento, el paciente seguirá controles periódicos por su médico hematólogo y por otros especialistas para cada caso necesario. Los controles se realizan para evaluar una posible recaída y para hacer un seguimiento y un tratamiento de las posibles complicaciones a largo plazo.
¿Qué probabilidades tienen de curarse los pacientes de tricoleucemia?
La TL se clasifica como una leucemia “crónica” (o indolente), ya que su progresión suele ser lenta y poco agresiva, aunque, lamentablemente, hoy por hoy, no tiene curación. En muchos pacientes, el tratamiento con quimioterapia puede producir una remisión que puede durar años. No obstante, a pesar de los grandes avances en el control de la enfermedad, muchos pacientes sufren recaídas tras el tratamiento y necesitan recibir terapia adicional.
Enlaces de interés sobre temas médicos relacionados con la tricoleucemia
- La leucemia de células pilosas. National Cancer Institute
- Tratamiento para la leucemia de células peludas. American Cancer Institute
- Información sobre la leucemia de células peludas. Leukemia and Lymphoma Society
Enlaces de interés sobre otros temas relacionados con la leucemia
TRASPLANTE DE MÉDULA ÓSEA
- Guía del Trasplante de Médula Ósea. Fundación Josep Carreras
- ¿Qué es el HLA y cómo funciona? Fundación Josep Carreras
- La Enfermedad Injerto contra Receptor. Fundación Josep Carreras
- Historia del Trasplante de Médula Ósea. Fundación Josep Carreras
- ¿Cómo se realiza la búsqueda de un donante compatible anónimo? Fundación Josep Carreras
ALIMENTACIÓN
- ¿Cómo mantener una alimentación saludable durante el tratamiento? Fundación Josep Carreras
- Guía de nutrición. Leukemia & Lymphoma Society
OTROS
- Ideas sobre qué llevarme a una cámara de aislamiento. Fundación Josep Carreras contra la leucemia
- Consejos de viaje para personas con cáncer. Fundación Josep Carreras contra la leucemia
- Manual de fisioterapia en pacientes hematológicos y trasplantados. Fundación Josep Carreras contra la leucemia
- Prevención y tratamiento de la mucositis oral. Fundación Josep Carreras contra la leucemia
- La higiene bucodental en el paciente onco-hematológico. Fundación Josep Carreras contra la leucemia
- Manual fertilidad: Padecer un cáncer de la sangre y ser padre o madre. Fundación Josep Carreras contra la leucemia
- El cuidado de la piel en el paciente onco-hematológico. Fundación Josep Carreras contra la leucemia
- Manual Estética Oncológica. Fundación Josep Carreras contra la leucemia
- Leucemia y sexualidad. Fundación Josep Carreras contra la leucemia
- 7 formas de ponerse un pañuelo. Fundación Josep Carreras contra la leucemia
Enlaces de interés: entidades locales/provinciales o estatales que pueden proveerte de recursos y servicios especializados en leucemia o en pacientes oncológicos:
En España existe un gran tejido asociativo para pacientes con cáncer hematológico que, en muchos casos, puede informarte, asesorarte e incluso, realizar algunos trámites Estos son los contactos de algunas de ellas por Comunidades Autónomas:
Todas estas organizaciones son externas a la Fundación Josep Carreras.
ESTATAL
- CEMMP (Comunidad Española de Pacientes de Mieloma Múltiple)
- AEAL (ASOCIACIÓN ESPAÑOLA DE AFECTADOS POR LINFOMA, MIELOMA y LEUCEMIA)
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana o llamando al 900 100 036 (24h).
- AELCLES (Agrupación Española contra la Leucemia y Enfermedades de la Sangre)
- FUNDACIÓN JOSEP CARRERAS CONTRA LA LEUCEMIA
- FUNDACIÓN SANDRA IBARRA
- GEPAC (GRUPO ESPAÑOL DE PACIENTES CON CÁNCER)
- MPN España (Asociación de Afectados Por Neoplasias Mieloproliferativas Crónicas)
ANDALUCÍA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- ALUSVI (ASOCIACIÓN LUCHA Y SONRÍE POR LA VIDA). Sevilla
- APOLEU (ASOCIACIÓN DE APOYO A PACIENTES Y FAMILIARES DE LEUCEMIA). Cádiz
ARAGÓN
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- ASPHER (ASOCIACIÓN DE PACIENTES DE ENFERMEDADES HEMATOLÓGICAS RARAS DE ARAGÓN)
- DONA MÉDULA ARAGÓN
ASTURIAS
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- ASTHEHA (ASOCIACIÓN DE TRASPLANTADOS HEMATOPOYÉTICOS Y ENFERMOS HEMATOLÓGICOS DE ASTURIAS)
CANTABRIA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
CASTILLA LA MANCHA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
CASTILLA LEÓN
- ABACES (ASOCIACIÓN BERCIANA DE AYUDA CONTRA LAS ENFERMEDADES DE LA SANGRE)
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- ALCLES (ASOCIACIÓN LEONESA CON LAS ENFERMEDADES DE LA SANGRE). León.
- ASCOL (ASOCIACIÓN CONTRA LA LEUCEMIA Y ENFERMEDADES DE LA SANGRE). Salamanca.
CATALUÑA
- ASSOCIACIÓ FÈNIX. Solsona
- FECEC (FEDERACIÓ CATALANA D’ENTITATS CONTRA EL CÁNCER
- FUNDACIÓ KÁLIDA. Barcelona
- FUNDACIÓ ROSES CONTRA EL CÀNCER. Roses
- LLIGA CONTRA EL CÀNCER COMARQUES DE TARRAGONA I TERRES DE L’EBRE. Tarragona
- MielomaCAT
- ONCOLLIGA BARCELONA. Barcelona
- ONCOLLIGA GIRONA. Girona
- ONCOLLIGA COMARQUES DE LLEIDA. Lleida
- ONCOVALLÈS. Vallès Oriental
- OSONA CONTRA EL CÀNCER. Osona
- SUPORT I COMPANYIA. Barcelona
- VILASSAR DE DALT CONTRA EL CÀNCER. Vilassar de Dalt
COMUNIDAD VALENCIANA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- ASLEUVAL (ASOCIACIÓN DE PACIENTES DE LEUCEMIA, LINFOMA, MIELOMA Y OTRAS ENFERMEDADES DE LA SANGRE DE VALENCIA)
EXTREMADURA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- AFAL (AYUDA A FAMILIAS AFECTADAS DE LEUCEMIAS, LINFOMAS; MIELOMAS Y APLASIAS)
- AOEX (ASOCIACIÓN ONCOLÓGICA EXTREMEÑA)
GALICIA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- ASOTRAME (ASOCIACIÓN GALLEGA DE AFECTADOS POR TRASPLANTES MEDULARES)
ISLAS BALEARES
- ADAA (ASSOCIACIÓ D’AJUDA A L’ACOMPANYAMENT DEL MALALT DE LES ILLES BALEARS)
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
ISLAS CANARIAS
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- AFOL (ASOCIACIÓN DE FAMILIAS ONCOHEMATOLÓGICAS DE LANZAROTE)
- FUNDACIÓN ALEJANDRO DA SILVA
LA RIOJA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
MADRID
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- AEAL (ASOCIACIÓN ESPAÑOLA DE LEUCEMIA Y LINFOMA)
- CRIS CONTRA EL CÁNCER
- FUNDACIÓN LEUCEMIA Y LINFOMA
MURCIA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
NAVARRA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
PAÍS VASCO
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- PAUSOZ-PAUSO. Bilbao
CIUDADES AUTÓNOMAS DE CEUTA Y MELILLAS
- AECC CEUTA (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER)
- AECC MELILLA (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER)
Apoyo y ayuda
Te invitamos también a seguirnos a través de nuestras redes sociales principales (Facebook, Twitter e Instagram) en las que, a menudo, compartimos testimonios de superación.
Si resides en España, también puedes ponerte en contacto con nosotros enviándonos un correo electrónico a imparables@fcarreras.es para que te ayudemos a ponerte en contacto con otras familias que han superado esta enfermedad.
* De acuerdo con la Ley 34/2002 de Servicios de la Sociedad de la Información y el Comercio Electrónico (LSSICE), la Fundación Josep Carreras contra la Leucemia informa que toda la información médica disponible en www.fcarreras.org ha sido revisada y acreditada por el Dr. Enric Carreras Pons, Colegiado nº 9438, Barcelona, Doctor en Medicina y Cirugía, Especialista en Medicina Interna, Especialista en Hematología y Hemoterapia y Consultor senior de la Fundación; y por la Dra. Rocío Parody Porras, Colegiada nº 35205, Barcelona, Doctora en Medicina y Cirugía, Especialista en Hematología y Hemoterapia y adscrita a la Dirección médica del Registro de Donantes de Médula Ósea (REDMO) de la Fundación).
Información revisada en noviembre de 2023.


