Los linfomas cutáneos T
La información proporcionada en www.fcarreras.org sirve para apoyar, no reemplazar, la relación que existe entre los pacientes/visitantes de este sitio web y su médico.
Información revisada por la Dra. Rocío Parody Porras, Médico especialista en Hematología. Miembro de la Dirección de REDMO (Registro de Donantes de Médula Ósea) y del equipo médico de la Fundación. Colegio de Médicos de Barcelona (Co. 35205)
¿Qué son los linfomas cutáneos T?
 Existen varios tipos de linfoma cutáneo de células T. El tipo más frecuente es la Micosis fungoide (MF) y el más grave, el Síndrome de Sézary (SSZ). Nos detendremos en este apartado en estos dos subtipos que representan alrededor del 75-80% de todos los linfomas cutáneos T. La Micosis fungoide es un tipo de linfoma raro diagnosticado a unas 200 personas cada año en España. A pesar de ser infrecuente, es el linfoma cutáneo más habitual y representa aproximadamente el 50% de los nuevos diagnósticos de linfomas cutáneos.
Existen varios tipos de linfoma cutáneo de células T. El tipo más frecuente es la Micosis fungoide (MF) y el más grave, el Síndrome de Sézary (SSZ). Nos detendremos en este apartado en estos dos subtipos que representan alrededor del 75-80% de todos los linfomas cutáneos T. La Micosis fungoide es un tipo de linfoma raro diagnosticado a unas 200 personas cada año en España. A pesar de ser infrecuente, es el linfoma cutáneo más habitual y representa aproximadamente el 50% de los nuevos diagnósticos de linfomas cutáneos.
La Micosis fungoide (MF) afecta por igual a los dos sexos. Hasta hace algunos años se decía que afectaba sobre todo en etapas avanzadas de la vida, a partir de los 50-60 años. Con los nuevos métodos diagnósticos, cada vez se diagnostica a pacientes más jóvenes y con lesiones iniciales.
Los linfomas cutáneos de células T son un tipo de linfoma no Hodgkin de células T de curso crónico en los que los linfocitos T se vuelven anómalos y empiezan a atacar a la piel. Estos linfomas se llaman “primarios cutáneos” porque su primera manifestación es en la piel.
El Síndrome de Sézary es un tipo agresivo de linfoma cutáneo T que se manifiesta además en la sangre . Puede proceder de una Micosis Fungoide previa.
El Síndrome de Sézary (SSZ) afecta sobre todo a personas entre 60 y 70 años. Afecta más a los hombres que a las mujeres en una proporción de 2/1. La Sociedad Internacional de Linfomas Cutáneos (SILC) y la Organización Europea para la Investigación y Tratamiento del Cáncer (OEITC) definen al síndrome de Sézary como la fase leucémica del linfoma cutáneo de células T. Esta variante de linfoma cutáneo de células T se presenta con una incidencia anual de 1/10.000.000 personas. Por lo tanto, en España podríamos decir que se diagnostican de Síndrome de Sézary unas 50 personas cada año.
Respecto a las causas, como ocurre con la mayoría de los linfomas, se desconocen. Respecto a la clínica y al diagnóstico, tienen su particularidades distintivas respecto a otros linfomas, como se detalla a continuación:
¿Cuáles son los síntomas de los linfomas cutáneos T?
En la MF, el primer síntoma es habitualmente el enrojecimiento de la piel, llamado eritema, a veces en forma de máculas eritematosas persistentes y descamativas. Tiene un curso indolente (es decir, no es agresivo en cuanto a su desarrollo) pero progresivo en el tiempo. Las manifestaciones iniciales pueden ser muy inespecíficas y persistir así meses y años. De hecho, se puede confundir con eccemas que no acaban de responder al tratamiento, con problemas de dermatitis de contacto, alergias a ciertas sustancias, psoriasis… siendo necesaria finalmente la biopsia de las lesiones para confirmarlo. Muy rara vez la formación de tumores está presente ya en el inicio de la enfermedad.
Por otro lado, el SSZ se caracteriza por lo que se conoce como la tríada:
- Eritrodermia: es una inflamación de la piel exfoliativa generalizada, que involucra el 90% o más de la piel del paciente. La eritrodermia es potencialmente severa, y los pacientes pueden requerir de hospitalización para controlar y restablecer el equilibrio de líquidos y electrolitos, el estado circulatorio y la temperatura corporal.
- Linfadenopatía: inflamación de los ganglios linfáticos.
- Linfocitos atípicos circulantes (células Sézary): son linfocitos T atípicos que se observarán en la sangre periférica o sangre circulante.
¿Cómo se diagnostican los linfomas cutáneos T?
Las fases de la Micosis fungoide se podrían categorizar en:
- Fase premicótica: se presenta sarpullido rojizo y escamoso en partes del cuerpo no expuestas al sol, sobre todo torso. Este sarpullido no produce síntomas y tal vez dure meses o años. Durante esta fase, es muy difícil que el sarpullido se diagnostique como Micosis Fungoide.
- Fase de manchas: se presenta sarpullido rojizo y fino que parece un eccema.
- Fase de placas: se presentan pequeños bultos elevados (pápulas) o lesiones duras en la piel, que a veces están enrojecidas.
- Fase tumoral: se forman tumores en la piel. En ocasiones surgen úlceras en estos tumores y se infecta la piel.
En el caso del Síndrome de Sézary (SSZ), para confirmar su diagnóstico se realizan exámenes de laboratorio y de histopatología que es fundamental para detectar las células de Sézary. Son de vital importancia para su diagnóstico las técnicas de inmunohistoquímica e inmunogenética así como el recuento absoluto de células de Sézary (≥1000/μl).
El Síndrome de Sézary y la Micosis fungoide comparten un sistema de estadificación que se basa en la determinación del grado de afectación cutánea (T), ganglionar (N), Visceral (M) y de la sangre periférica (B).
Desde su revisión por la EORTC/ISCL en 2007, los pacientes con Síndrome de Sézary corresponden a las formas T4 (afectación cutánea de más del 80%) y B2 (≥1.000 células de Sézary).

¿Cuál es el tratamiento de los linfomas cutáneos T?
En la Micosis fungoide, aparte de los síntomas inespecíficos de las primeras fases, el tratamiento puede estar dirigido solo a la piel. No hace falta hacer tratamientos sistémicos o quimioterápicos muy agresivos ya que se ha visto que la supervivencia a la enfermedad es igual, o incluso peor, si los pacientes se tratan agresivamente de entrada, que si se efectúan tratamientos más conservadores.
En las fases más iniciales, los pacientes pueden no requerir ni tratamiento de fototerapia, se pueden usar cremas de corticoides potentes (como el clobetasol) y vigilancia. La apuesta terapéutica es evitar los efectos secundarios. Es un tratamiento de ‘esperar y ver’.
Si la enfermedad avanza y el paciente tiene lesiones cutáneas avanzadas, tumorales, aparecen lesiones, ganglios, entonces es necesario realizar un doble tratamiento: por una parte dirigido a la piel y, por otra parte, extra cutáneo.
En las guías internacionales, la fototerapia con UVB o PUVA se recomiendan como terapia de primera línea en pacientes con Micosis Fungoide en estadios tempranos y como parte de los tratamientos combinados en estadios más avanzados. Según el paciente, el especialista decide el tratamiento con rayos UVB o UVA dependiendo del paciente y del tipo de lesiones. El especialista también valorará otros tratamientos como los retinoides orales o tópicos como el bexaroteno, que se usa tanto en las fases iniciales como tratamiento complementario, como en las fases más avanzadas. En pacientes que tienen lesiones muy extensas pero localizadas solo en la piel, también se puede hacer irradiación corporal total con electrones. Sería como un paso más de la fototerapia sin llegar a ser una radioterapia convencional.
La calidad de vida es uno de los principales objetivos. Es prioritario maximizar los períodos de remisión o de estabilización de la enfermedad, así como reducir al mínimo los efectos del tratamiento y la toxicidad.
El tratamiento del SSZ es siempre mixto: para la piel y sistémico, y los resultados generales son pobres y nunca curativos. El tratamiento estándar consiste en fototerapia (fotoféresis extracorpórea, que consiste es un procedimiento que elimina las células tumorales circulantes) y, quimioterapia (clorambucilo, metrotrexato y pentostatina):
- Los corticoesteroides tópicos se usan para aliviar la sintomatología cutánea (inflamación y picores).
- Los retinoides, como el bexaroteno, son medicamentos que se relacionan con la vitamina A y retrasan la multiplicación de ciertos tipos de células cancerosa. en España está aprobado para su uso por vía oral en pacientes con formas avanzadas refractarios al menos a una línea previa de tratamiento. Es un fármaco de actuación lenta con un tiempo a respuesta (mediana) de aproximadamente 20 semanas por lo que se recomienda mantener el tratamiento al menos 6 meses.
- La fotoquimioterapia extracorpórea o fotoféresis está aprobada por la FDA en Estados Unidos para el tratamiento de la MF extensa y del SS. En España se utiliza frecuentemente, cola o en combinación. La técnica consiste en la administración oral de 8-metoxipsoraleno (8-MOP), seguida de aféresis leucocitaria con irradiación UVA extracorpórea y reinfusión de las células al paciente (con ello se produce una estimulación del sistema inmune y una eliminación de los linfocitos T tumorales). Es una técnica que requiere un buen acceso de vías periféricas o en su defecto colocar un acceso venoso central. Se puede mantener durante meses o años.
- Anticuerpos monoclonales, es decir, dirigidos a moléculas específicas que expresa el linfoma y que son básicamente:
- Brentuximab vedotina (BV) tiene una autorización condicional por parte de la EMA, para el tratamiento de pacientes adultos con linfoma cutáneo de células T (LCCT) CD30+ tras, al menos, un tratamiento sistémico.
- Mogalizumab, que el primer fármaco que ha recibido la indicación específica por la EMA para el tratamiento del SSZ y MF, después de, al menos, un tratamiento sistémico previo. Este fármaco está dirigido frente a una molécula concreta llamada CCR4. Este fármaco sólo se puede dar en centros experimentados. La administración es semanal, los días 1, 8, 15 y 22 del primer ciclo de 28 días, seguido por perfusiones cada dos semanas los días 1 y 15 de cada ciclo subsiguiente de 28 días, hasta progresión de la enfermedad o toxicidad inaceptable. Se recomienda la administración previa de premedicación (antipirético y antihistamínico) para evitar reacciones a la infusión.
- Alemtuzumab, dirigido frente al CD52, que no tiene indicación pero podría usarse con una solicitud especial.
- Otros fármacos como Romidepsina o Vorinostat, que de momento no están aprobados en Europa y habría que acceder por uso compasivo.
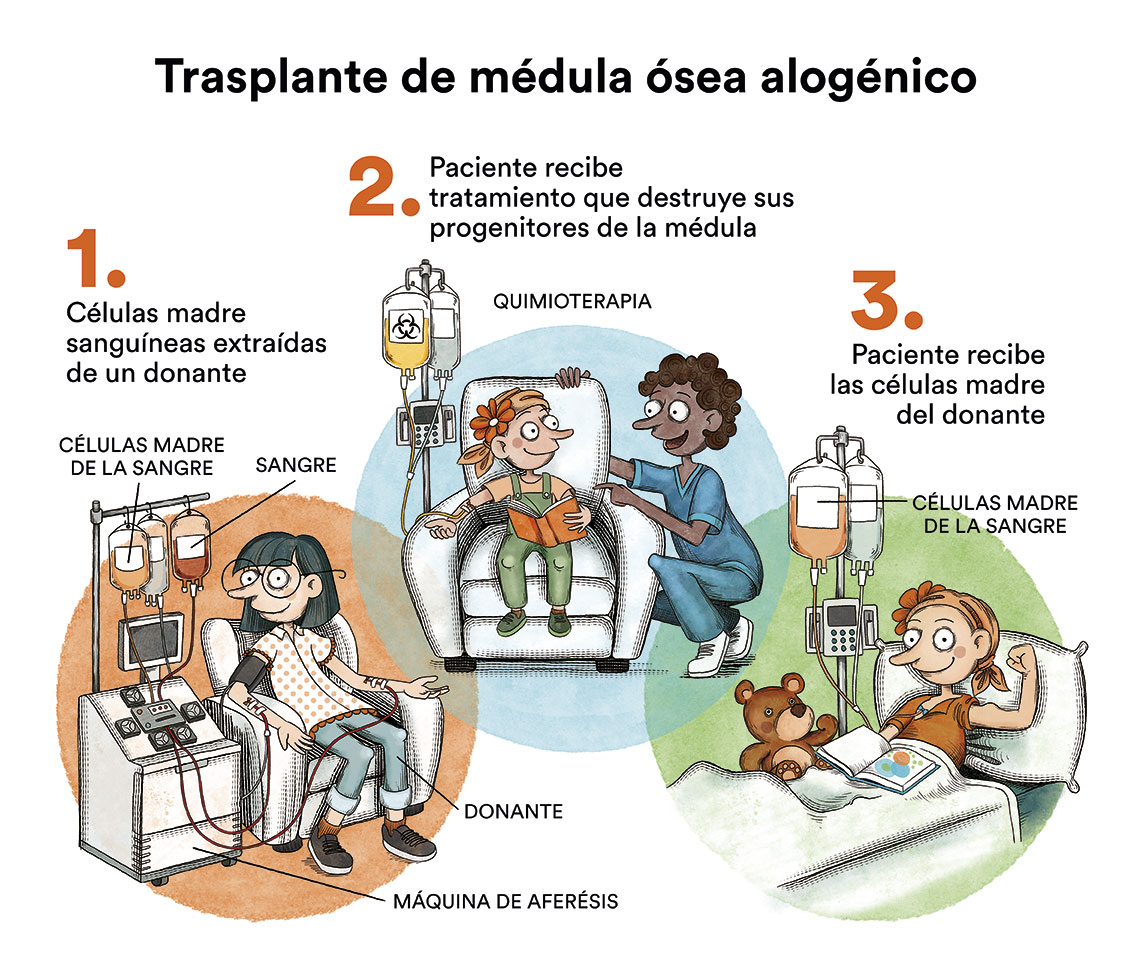
El trasplante alogénico de progenitores hematopoyéticos puede indicarse en pacientes jóvenes con enfermedades avanzadas (MF y SSZ) si bien los resultados son limitados por baja tasa de remisiones y elevada mortalidad del procedimiento.
¿Qué probabilidades tienen de curarse los pacientes con linfomas cutáneos T?
La Micosis fungoide no es una enfermedad curable hoy en día. La mayor parte de los pacientes no progresan o permanecen en un estadio precoz con lesiones en placas. En alrededor del 10% de los casos se produce la progresión a enfermedad avanzada cutánea (tumor) y extra cutánea (ganglios linfáticos, vísceras, sangre). Solo una minoría de los pacientes con Micosis Fungoide fallece por su enfermedad. Son pacientes de larga duración que pueden convivir con la enfermedad más de 20 años, y con un pronóstico muy bueno.
El pronóstico del Síndrome de Sézary (SSZ) es pobre, siendo la supervivencia media de los pacientes de aproximadamente 5 años, dependiendo de la presentación inicial y su evolución.
Enlaces de interés sobre temas médicos relacionados con los linfomas cutáneos T
- Manual sobre linfomas cutáneos. Fundación Josep Carreras
- Información sobre linfomas cutáneos. National Cancer Institute
- Guía multidisciplinar para el abordaje diagnóstico y terapéutico del paciente con linfoma cutáneo primario. Guía GELTAMO 2021.
Enlaces de interés sobre otros temas relacionados con los linfomas no Hodgkin:
TRASPLANTE DE MÉDULA ÓSEA
- Guía del Trasplante de Médula Ósea. Fundación Josep Carreras
- ¿Qué es el HLA y cómo funciona? Fundación Josep Carreras
- La Enfermedad Injerto contra Receptor. Fundación Josep Carreras
- Historia del Trasplante de Médula Ósea. Fundación Josep Carreras
- ¿Cómo se realiza la búsqueda de un donante compatible anónimo? Fundación Josep Carreras
ALIMENTACIÓN
- ¿Cómo mantener una alimentación saludable durante el tratamiento? Fundación Josep Carreras
- Guía de nutrición. Leukemia & Lymphoma Society
OTROS
- Ideas sobre qué llevarme a una cámara de aislamiento. Fundación Josep Carreras contra la leucemia
- Consejos de viaje para personas con cáncer. Fundación Josep Carreras contra la leucemia
- Manual de fisioterapia en pacientes hematológicos y trasplantados. Fundación Josep Carreras contra la leucemia
- Prevención y tratamiento de la mucositis oral. Fundación Josep Carreras contra la leucemia
- La higiene bucodental en el paciente onco-hematológico. Fundación Josep Carreras contra la leucemia
- Manual fertilidad: Padecer un cáncer de la sangre y ser padre o madre. Fundación Josep Carreras contra la leucemia
- El cuidado de la piel en el paciente onco-hematológico. Fundación Josep Carreras contra la leucemia
- Manual Estética Oncológica. Fundación Josep Carreras contra la leucemia
- Leucemia y sexualidad. Fundación Josep Carreras contra la leucemia
- 7 formas de ponerse un pañuelo. Fundación Josep Carreras contra la leucemia
Enlaces de interés: entidades locales/provinciales o estatales que pueden proveerte de recursos y servicios especializados en leucemia, linfomas o en pacientes oncológicos:
En España existe un gran tejido asociativo para pacientes con cáncer hematológico que, en muchos casos, puede informarte, asesorarte e incluso, realizar algunos trámites. Estos son los contactos de algunas de ellas por Comunidades Autónomas:
Todas estas organizaciones son externas a la Fundación Josep Carreras.
ESTATAL
- AMILO (Asociación Española de Amiloidosis)
- ACLIF (Asociación para la cura del linfoma folicular)
- AEAL (ASOCIACIÓN ESPAÑOLA DE AFECTADOS POR LINFOMA, MIELOMA y LEUCEMIA)
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana o llamando al 900 100 036 (24h).
- AELCLES (Agrupación Española contra la Leucemia y Enfermedades de la Sangre)
- CEMMP (Comunidad Española de Pacientes de Mieloma Múltiple)
- FUNDACIÓN JOSEP CARRERAS CONTRA LA LEUCEMIA
- FUNDACIÓN SANDRA IBARRA
- GEPAC (GRUPO ESPAÑOL DE PACIENTES CON CÁNCER)
- MPN España (Asociación de Afectados Por Neoplasias Mieloproliferativas Crónicas)
ANDALUCÍA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- ALUSVI (ASOCIACIÓN LUCHA Y SONRÍE POR LA VIDA). Sevilla
- APOLEU (ASOCIACIÓN DE APOYO A PACIENTES Y FAMILIARES DE LEUCEMIA). Cádiz
ARAGÓN
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- ASPHER (ASOCIACIÓN DE PACIENTES DE ENFERMEDADES HEMATOLÓGICAS RARAS DE ARAGÓN)
- DONA MÉDULA ARAGÓN
ASTURIAS
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- ASTHEHA (ASOCIACIÓN DE TRASPLANTADOS HEMATOPOYÉTICOS Y ENFERMOS HEMATOLÓGICOS DE ASTURIAS)
CANTABRIA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
CASTILLA LA MANCHA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
CASTILLA LEÓN
- ABACES (ASOCIACIÓN BERCIANA DE AYUDA CONTRA LAS ENFERMEDADES DE LA SANGRE)
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- ALCLES (ASOCIACIÓN LEONESA CON LAS ENFERMEDADES DE LA SANGRE). León.
- ASCOL (ASOCIACIÓN CONTRA LA LEUCEMIA Y ENFERMEDADES DE LA SANGRE). Salamanca.
CATALUÑA
- ASSOCIACIÓ FÈNIX. Solsona
- FECEC (FEDERACIÓ CATALANA D’ENTITATS CONTRA EL CÁNCER
- FUNDACIÓ KÁLIDA. Barcelona
- FUNDACIÓ ROSES CONTRA EL CÀNCER. Roses
- LLIGA CONTRA EL CÀNCER COMARQUES DE TARRAGONA I TERRES DE L’EBRE. Tarragona
- MielomaCAT
- ONCOLLIGA BARCELONA. Barcelona
- ONCOLLIGA GIRONA. Girona
- ONCOLLIGA COMARQUES DE LLEIDA. Lleida
- ONCOVALLÈS. Vallès Oriental
- OSONA CONTRA EL CÀNCER. Osona
- SUPORT I COMPANYIA. Barcelona
- VILASSAR DE DALT CONTRA EL CÀNCER. Vilassar de Dalt
COMUNIDAD VALENCIANA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- ASLEUVAL (ASOCIACIÓN DE PACIENTES DE LEUCEMIA, LINFOMA, MIELOMA Y OTRAS ENFERMEDADES DE LA SANGRE DE VALENCIA)
EXTREMADURA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- AFAL (AYUDA A FAMILIAS AFECTADAS DE LEUCEMIAS, LINFOMAS; MIELOMAS Y APLASIAS)
- AOEX (ASOCIACIÓN ONCOLÓGICA EXTREMEÑA)
GALICIA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- ASOTRAME (ASOCIACIÓN GALLEGA DE AFECTADOS POR TRASPLANTES MEDULARES)
ISLAS BALEARES
- ADAA (ASSOCIACIÓ D’AJUDA A L’ACOMPANYAMENT DEL MALALT DE LES ILLES BALEARS)
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
ISLAS CANARIAS
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- AFOL (ASOCIACIÓN DE FAMILIAS ONCOHEMATOLÓGICAS DE LANZAROTE)
- FUNDACIÓN ALEJANDRO DA SILVA
LA RIOJA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
MADRID
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- AEAL (ASOCIACIÓN ESPAÑOLA DE LEUCEMIA Y LINFOMA)
- CRIS CONTRA EL CÁNCER
- FUNDACIÓN LEUCEMIA Y LINFOMA
MURCIA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
NAVARRA
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
PAÍS VASCO
- AECC (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER). Presente en las diferentes provincias y en muchas localidades. Contactar con la sede más cercana.
- PAUSOZ-PAUSO. Bilbao
CIUDADES AUTÓNOMAS DE CEUTA Y MELILLAS
- AECC CEUTA (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER)
- AECC MELILLA (ASOCIACIÓN ESPAÑOLA CONTRA EL CÁNCER)
Apoyo y ayuda
Te invitamos también a seguirnos a través de nuestras redes sociales principales (Facebook, Twitter e Instagram) en las que, a menudo, compartimos testimonios de superación.
Si resides en España, también puedes ponerte en contacto con nosotros enviándonos un correo electrónico a imparables@fcarreras.es para que te ayudemos a ponerte en contacto con otras familias que han superado esta enfermedad.
* De acuerdo con la Ley 34/2002 de Servicios de la Sociedad de la Información y el Comercio Electrónico (LSSICE), la Fundación Josep Carreras contra la Leucemia informa que toda la información médica disponible en www.fcarreras.org ha sido revisada y acreditada por el Dr. Enric Carreras Pons, Colegiado nº 9438, Barcelona, Doctor en Medicina y Cirugía, Especialista en Medicina Interna, Especialista en Hematología y Hemoterapia y Consultor senior de la Fundación; y por la Dra. Rocío Parody Porras, Colegiada nº 35205, Barcelona, Doctora en Medicina y Cirugía, Especialista en Hematología y Hemoterapia y adscrita a la Dirección médica del Registro de Donantes de Médula Ósea (REDMO) de la Fundación).


