Malalties hematològiques en nens
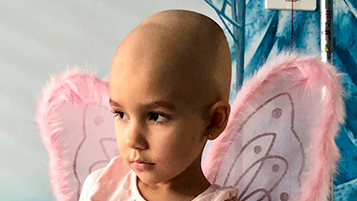
Eider
Leucemia mieloide aguda.
Sense saber gaire bé com, vam intentar que tot fos el menys traumàtic per a la nostra petita. Vam decidir que tot allò seria un joc, un concurs, preparant l’Eider per a tot el que anava venint. Tots els efectes secundaris de la quimio eren proves que hauria de superar per anar guanyant recompenses. Si feia pipí blau significava que la màgia l’estava convertint a poc a poc en una fada, i si tenia sort i era valenta ‘perdria els cabells’, convertint-se així en la més poderosa de totes: la fada calba. I així va ser com ens vam veure empassant llàgrimes quan vam haver de tallar-li els cabells per ‘exigències del guió mèdic’ i ella era la nena més feliç del món perquè per fi s’hi estava convertint. Crec que ens vam adonar que, passés el que passés, l’Eider guanyaria aquesta guerra. L’alta va arribar al juny i, fins avui, la nostra fada calba segueix forta i lliure de malaltia”.



Gabriel
Leucèmia limfoblàstica aguda.
“Em dic Almira i soc la mare dels bessons Gabriel i Martí. Però no són del tot idèntics. Al Gabriel li van diagnosticar una leucèmia aguda amb 15 mesos. Va ser i sempre serà la pitjor notícia de la meva vida.
Sempre penses que a tu mai no et passarà, que només passa a les pel·lícules, però és real. Tot el tema de l’hospital va ser molt complicat de gestionar. Jo estava amb el Gabriel durant el dia. Després anava a buscar Martí a l’escola bressol per estar amb ell, donar-li el sopar i posar-lo a dormir. Després tornava a l’hospital per posar a dormir el Gabriel i dormir al seu costat. M’aixecava a les 6 per anar a casa i despertar el Martí, arreglar-lo i portar-lo a la guarderia, així ell pensava que havia dormit amb la mami. Per fi vam tornar a casa per primera vegada després de 60 dies. Quina emoció! Quan el Martí va veure el Gabriel es va estranyar. I a l’instant s’estaven fent petons. Avui, el Gabriel està molt bé i és molt feliç, sobretot quan està fent trastades amb el Martí”.
Fes-te soci/sòcia de la curació de la leucèmia!


