Enfermedades hematológicas en niños
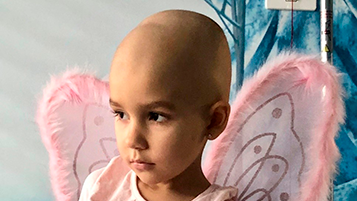
Eider
Leucemia mieloide aguda.
“El 15 de febrero de 2018, llevamos a nuestra pequeña Eider al pediatra por tercera vez en cuatro semanas porque no terminaba de remontar de una bronquitis que había padecido en enero del mismo año. Una vez allí todo fue difuso: analítica, especialistas que vienen y van, hablan contigo sin darte mucha información, más especialistas, caras de preocupación y más pruebas, más confusión y de repente la oscuridad, el vacío, el miedo.
Eider tenía leucemia. Sin saber muy bien cómo, intentamos que todo fuera lo menos traumático para nuestra pequeña. Decidimos que todo aquello iba a ser un juego, un concurso, preparando a Eider para todo lo que iba viniendo. Todos los efectos secundarios de la quimio eran pruebas que tendría que superar para ir ganando recompensas. Si hacía pipí azul significaba que la magia la estaba convirtiendo poco a poco en un hada, y si tenía suerte y era valiente ‘perdería el pelo’, convirtiéndose así en la más poderosa de todas: el hada calva. Y así fue como nos vimos tragando lágrimas cuando tuvimos que cortarle el pelo por ‘exigencias del guion médico’ y ella era la niña más feliz del mundo porque por fin se estaba convirtiendo en ella. Creo que ahí nos dimos cuenta de que, pasara lo que pasara, Eider iba a ganar esta guerra. El alta llegó en junio y, hasta hoy, nuestra ‘hada calva’ sigue fuerte y libre de enfermedad”.



Gabriel
Leucemia linfoblástica aguda.
“Me llamo Almira y soy la mamá de los gemelos Gabriel y Martín. Pero no son totalmente idénticos. A Gabriel le diagnosticaron una leucemia aguda con 15 meses. Fue y siempre será la peor noticia de mi vida.
Siempre piensas que a ti nunca te pasará, que solo pasa en las películas, pero es real. Todo el tema del hospital fue muy complicado de gestionar. Yo estaba con Gabriel durante el día. Luego me iba a buscar a Martín a la guardería para estar con él, darle la cena y ponerlo a dormir. Después volvía al hospital para poner a dormir a Gabriel y dormir a su lado. Me levantaba a las 6 para ir a casa y despertar a Martín, arreglarlo y llevarlo a la guardería, así él pensaba que había dormido con mami. Por fin volvimos a casa por primera vez después de 60 días. ¡Menuda emoción! Cuando Martín vio a Gabriel se extrañó. Y al instante se estaban dando besos. Hoy, Gabriel está muy bien y es muy feliz, sobre todo cuando está haciendo trastadas con Martín”.


